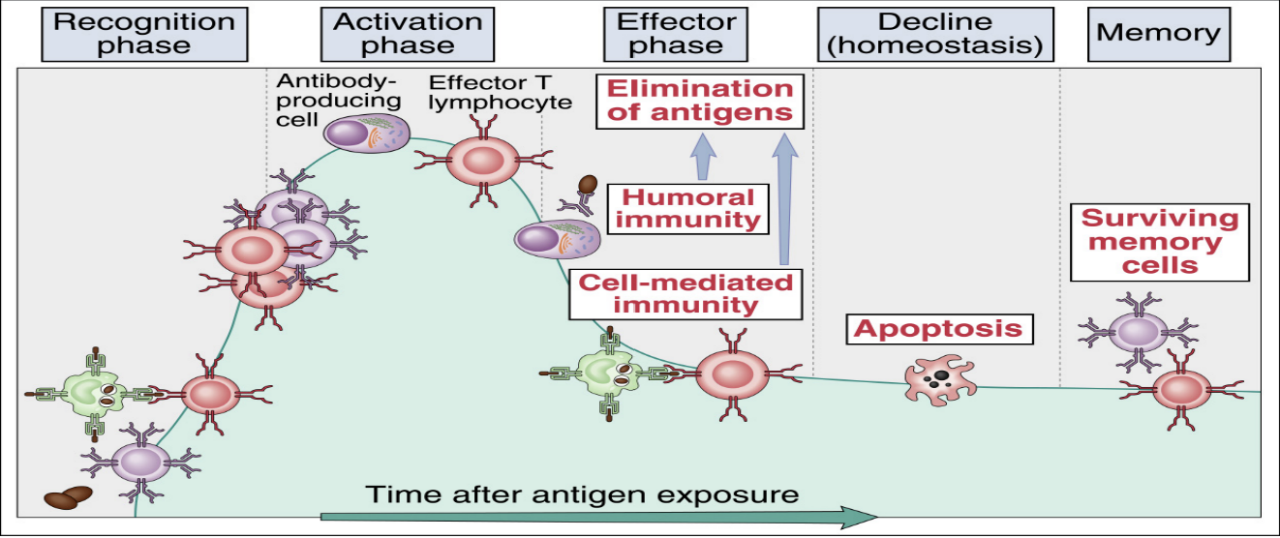
概述
- 免疫应答(Immune Response)
- 是机体免疫系统识别“自己”与“非己”,从而清除“非己”抗原性物质的一系列复杂的生物学反应过程。
- 狭义的免疫应答一般指适应性免疫应答,是指机体受抗原刺激后,体内抗原特异性淋巴细胞识别抗原,发生活化、增殖、分化,进而表现出一定生物学效应的全过程。
免疫应答的类型
- 固有免疫应答(innate immune response)
- 适应性免疫应答(adaptive immune response)
- 细胞免疫应答(T细胞介导)
- 体液免疫应答(B细胞介导)
免疫应答的作用
- 生理性免疫应答具有免疫保护作用(排斥异己,保护自身)
- 病理性免疫应答可导致免疫损伤(超敏反应、免疫功能低下或缺陷、自身免疫病)
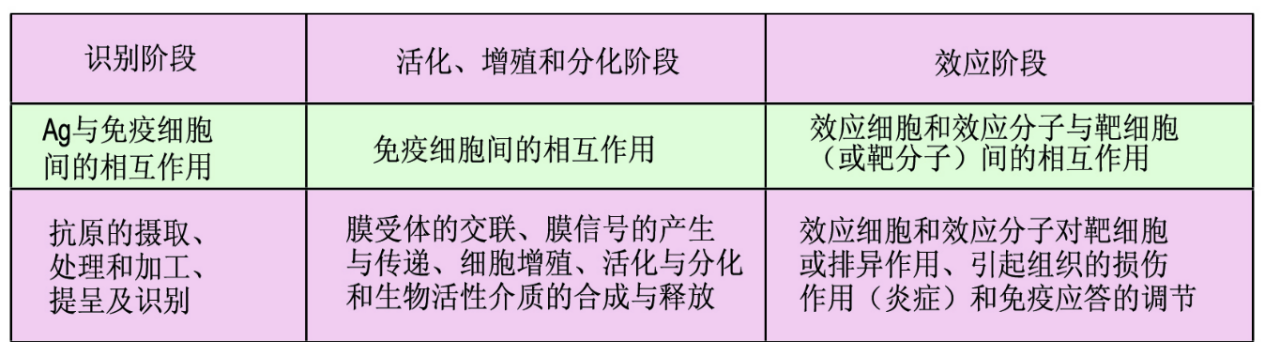
适应性免疫应答的过程
细胞免疫应答
抗原提呈(Antigen Presentation)
- 四类途径
- MHCⅠ类分子途径(内源性抗原提呈途径)
- MHCⅡ类分子途径(外源性抗原提呈途径/溶酶体途径)
- 非经典的抗原提呈途径
- CD1分子提呈途径(脂类抗原提呈途径)
T细胞对抗原的识别
- 在局部摄取了抗原的APC迁移至淋巴组织(主要是淋巴结)或抗原经淋巴液/血液转运至淋巴组织后被APC摄取,加工提呈给抗原特异性T细胞。
- T细胞识别抗原的MHC限制性(MHC restriction):TCR在特异性识别抗原多肽时,必须同时识别与抗原肽形成复合物的MHC分子。
T细胞对抗原的识别过程
- 主要步骤为
- T细胞与APC的非特异结合
- T细胞与APC的特异性稳定结合
- T细胞的CD4/CD8参与抗原识别
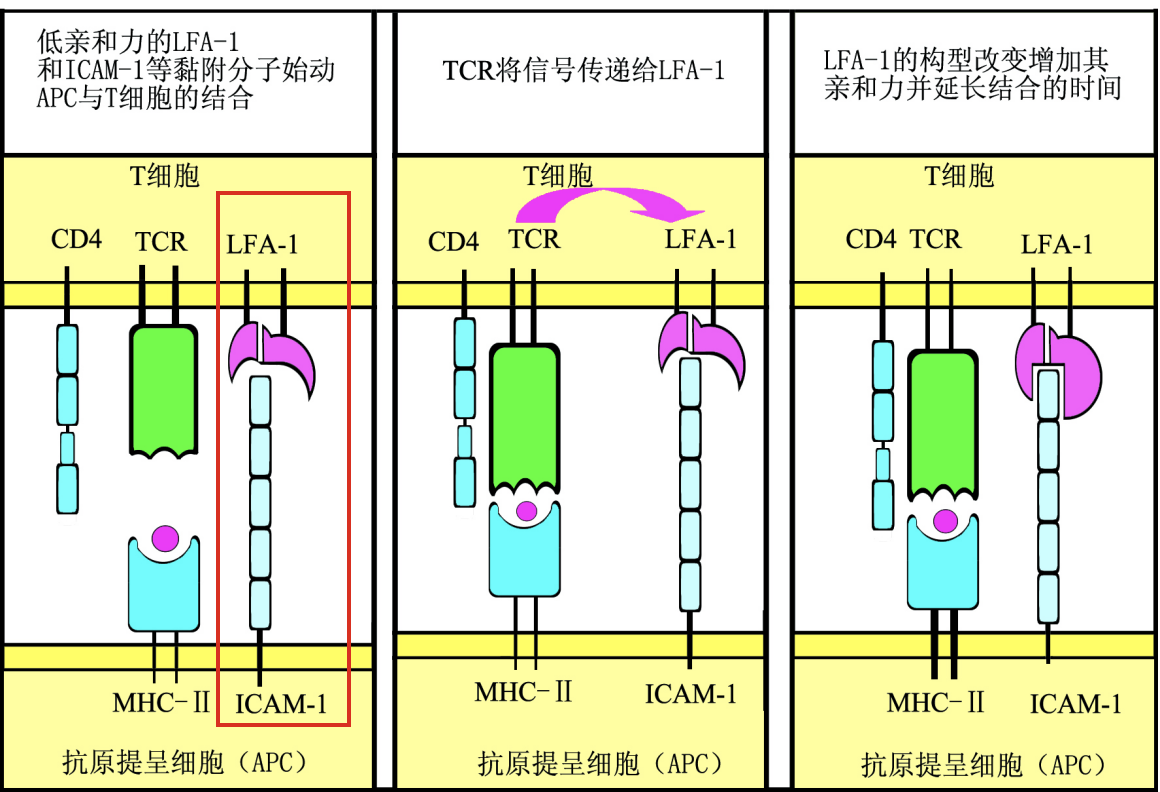
T细胞与APC的非特异结合(短暂、可逆性结合)
- 结合对象
- LFA-1(T细胞)/ICAM-1(APC)
- CD2(T细胞)/LFA-3(APC)
T细胞与APC的特异性稳定结合
- 非特异结合过程中,若TCR遭遇特异性p-MHC,则二者发生特异性结合,否则两细胞解离。
T细胞上的CD4/CD8分子参与抗原识别
- CD4与CD8分子是TCR识别抗原的共受体(co-receptor):
- (T细胞) CD4-MHCⅡ (APC)
- (T细胞) CD8-MHCⅠ (靶细胞)
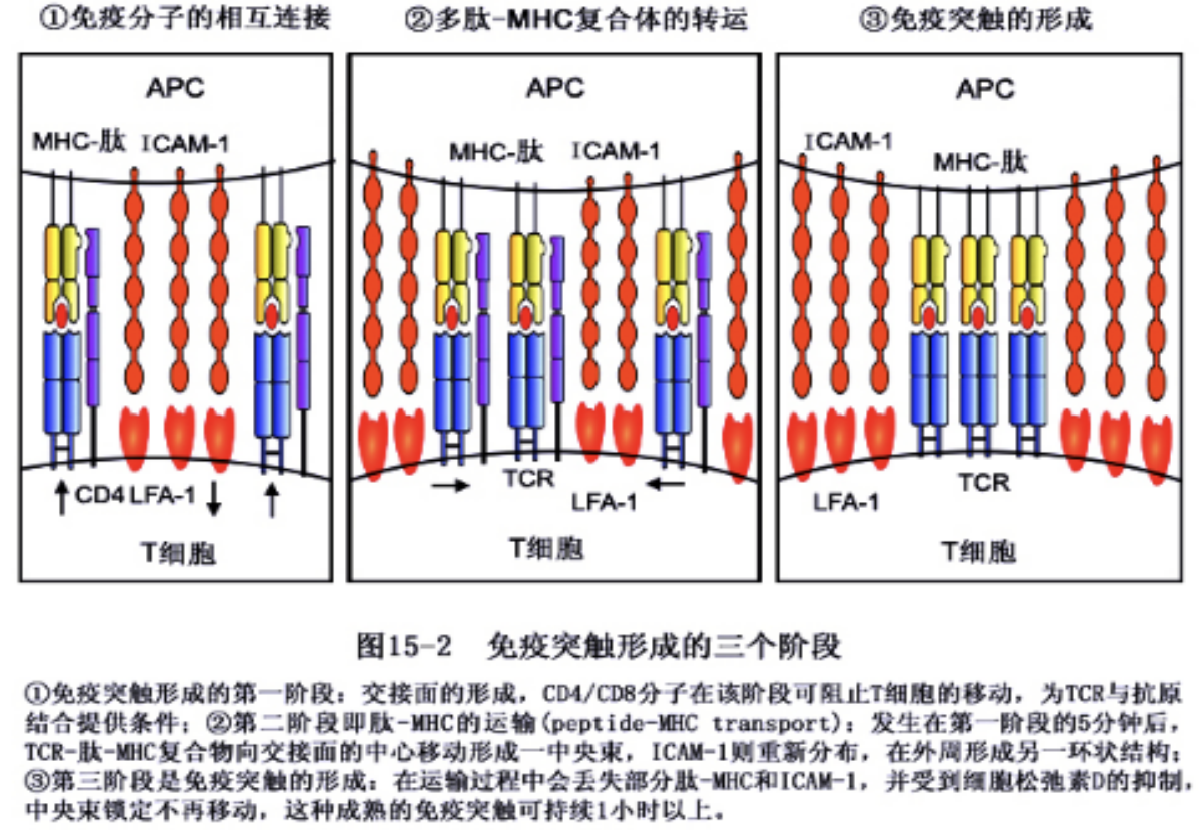
免疫突触
- TCR-抗原肽-MHC、共受体等位于免疫突触的中心,周围是一圈黏附分子对(如LFA-1与ICAM-1等),形成一个相对紧密、狭小的空间。
- 防止 CTL细胞对其他细胞的杀伤
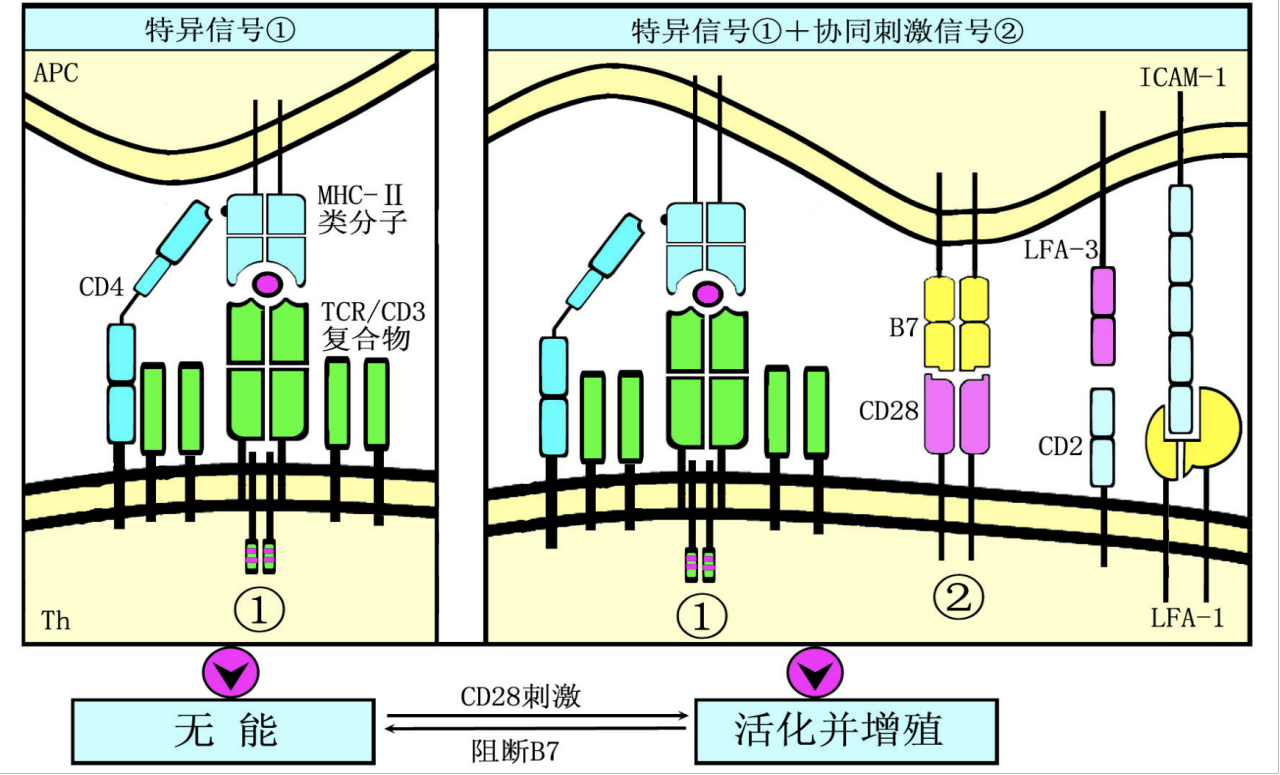
T细胞的活化(双信号)
活化流程
- 抗原识别信号
- TCR-肽-MHCⅡ/Ⅰ
- CD4-MHCⅡ, CD8-MHCⅠ
- CD3传递信号
- 协同刺激信号
- 如CD28-B7,CD2—LFA3,LFA1-ICAM-1
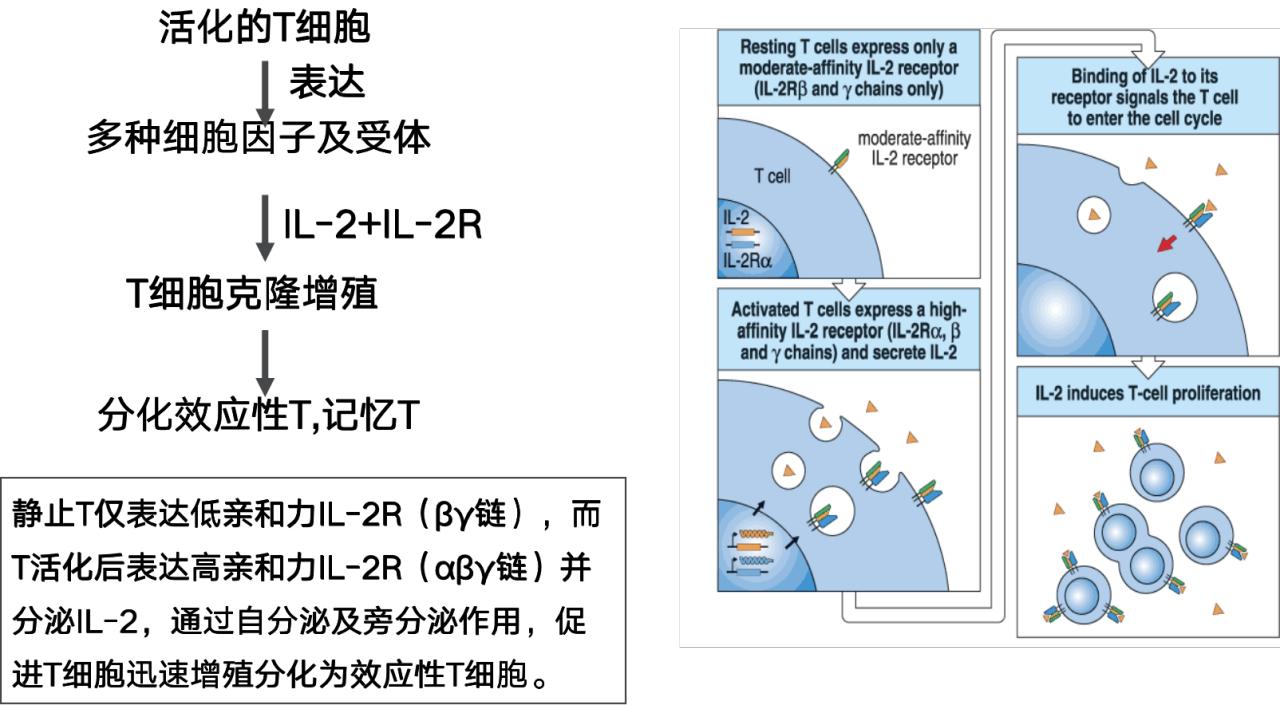
活化APC分泌IL-1等促进T表达IL-2R,与IL-2结合,促进T充分活化。
实验室验证T细胞双信号理论
T细胞增殖、分化为效应T细胞/记忆T细胞
-
CD4+T细胞的增殖分化
常见分化
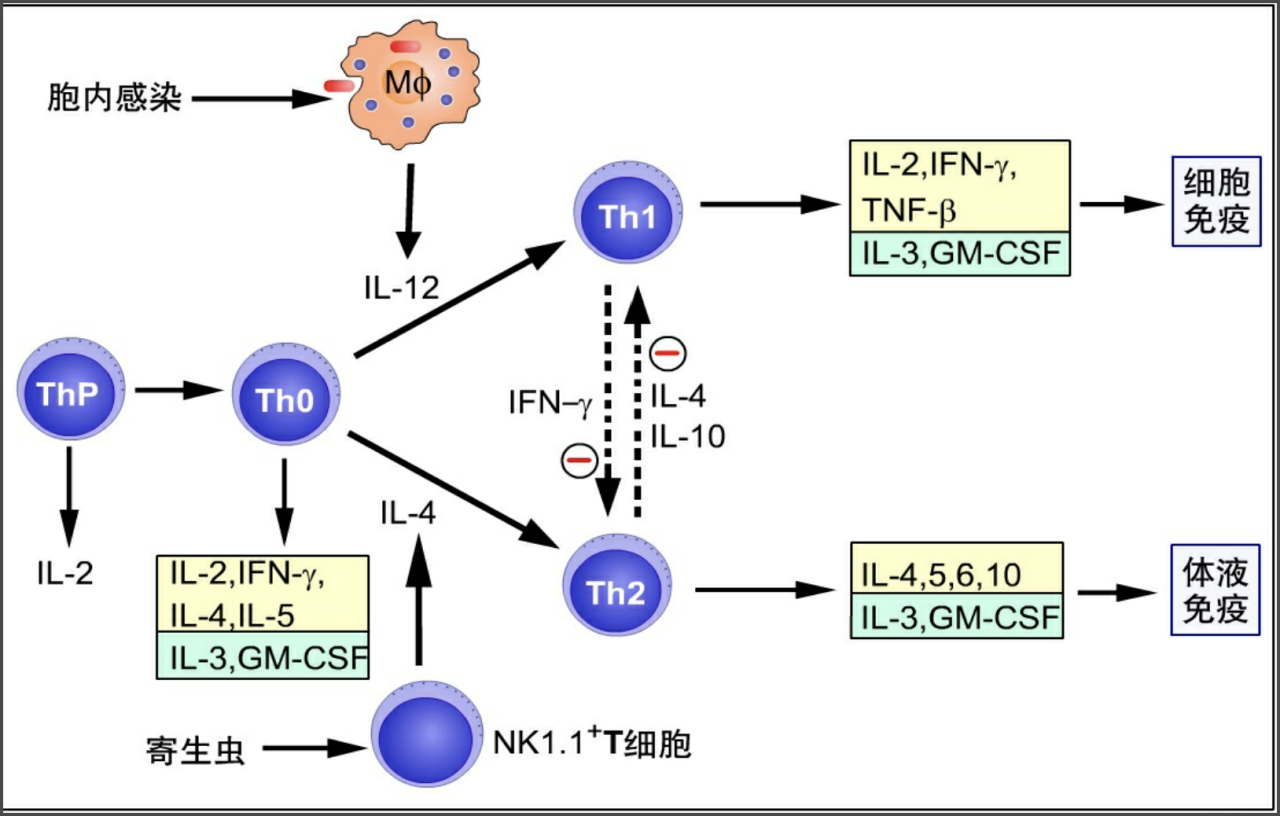
Th0向Th1的分化:向Th1的极化
- 关键细胞因子:IL-12
- 分泌IL-4,5,6,10;IL-3,GM-CSF。
- 最终参与细胞免疫
- Th0向Th2的分化:向Th2的极化
- 关键细胞因子:IL-4
- 分泌IL-2,IFN-γ,TNF-ß;IL-3,GM-CSF。
- 最终参与体液免疫
- Th0向Th17的分化:向Th2的极化
- 关键细胞因子:IL-6,TNF-ß,IL-23
- 趋化炎细胞,参与炎症反应
分化特点
- 对一种T细胞分化强,则另一种弱
CD8+T细胞的增殖分化
活化的CD8+T细胞在IL-2的作用下增殖分化为效应性CD8+T细胞
直接激活途径(无须Th细胞辅助)
病毒感染或成熟的DC可高表达B7,直接刺激初始CD8+T细胞激活并合成IL-2。
间接激活途径(Th细胞依赖性)
靶细胞低表达或不表达B7,其刺激初始CD8+T细胞激活、增殖和分化需要APC及CD4+T细胞的辅助。
- 靶细胞分泌的抗原,或表面的物质(如抗原肽与MHC I分子的复合物),或被吞噬的整个靶细胞被专职APC摄取,与MHC II分子形成复合物,被CD8+T细胞处理并分泌IL-2促使CD4+T细胞的活化
T细胞应答的效应
- 分为
- Th1细胞的效应
- Th2细胞的效应
- CTL的效应
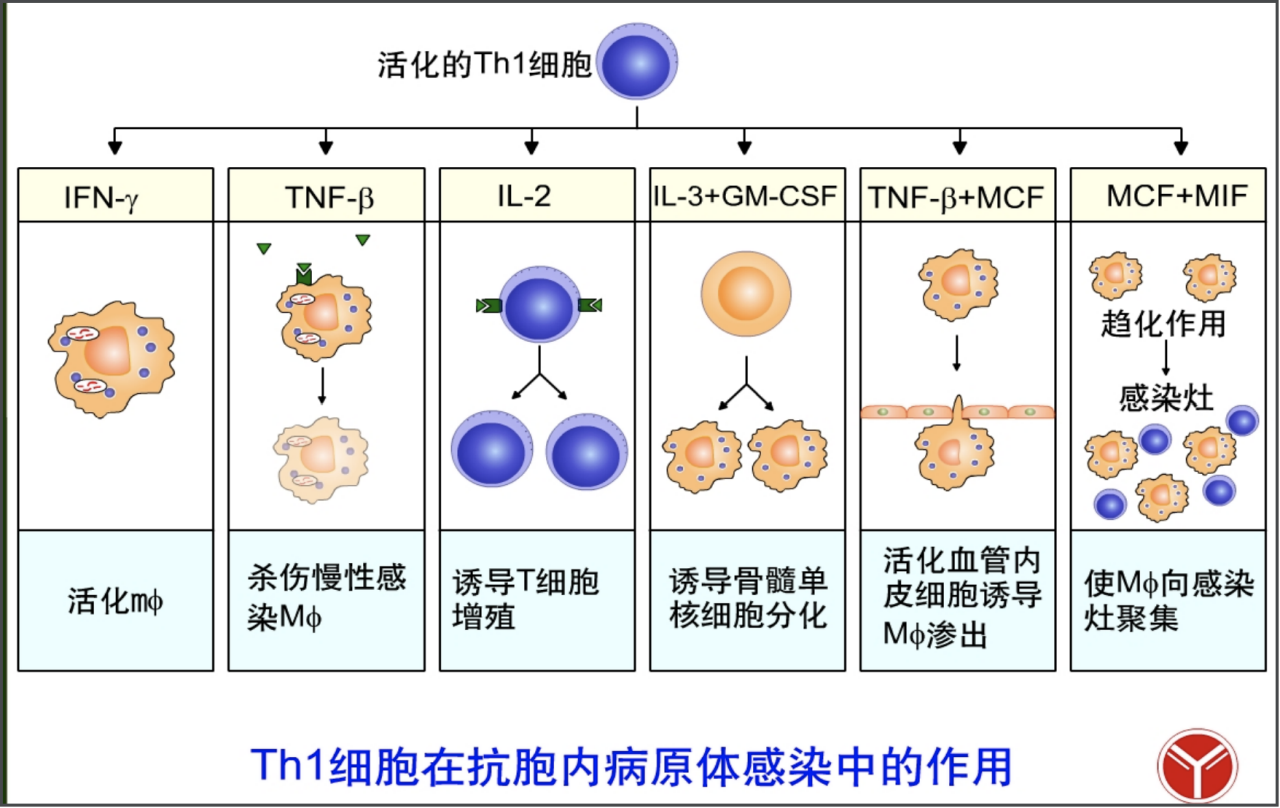
Th1细胞的效应
Th1细胞对巨噬细胞的作用
- 分泌IFN-γ、表达CD40L,激活巨噬细胞;
- 分泌IL-3、GM-CSF诱生巨噬细胞并通过TNF、MCP-1(单核细胞趋化蛋白1)趋化作用来募集;
- 分泌[IL-1,IL-6,TNF-α(肿瘤坏死因子α)](前因炎症子),使得血管壁分泌粘附因子,通透性改变,趋化巨噬细胞进入感染部位
- 表达FasL、分泌TNF杀伤慢性感染的巨噬细胞。
Th1细胞对T细胞的作用
- 产生IL-2,促进Th1和CTL增殖,放大免疫效应。
Th1细胞对B细胞的作用
- 辅助B细胞产生调理性抗体,如IgG1、IgG3 。
Th1细胞对中性粒细胞的作用
- 产生LT和TNF-α,活化中性粒细胞,促进其吞噬杀伤作用。
Th2细胞的效应
- Th2细胞可分泌IL-4、IL-5、IL-6和IL-10等细胞因子,主要参与体液免疫应答(详见体液免疫)。
CTL的效应(可高效、连续、特异杀伤靶细胞)
流程
效-靶细胞结合
效-靶细胞通过黏附分子非特异性结合 -(CTL)TCR-肽-MHCI(靶)特异结合
CTL的极化
致死性打击(细胞毒作用机制)
- (脱颗粒途径)穿孔素/颗粒酶途径
- 穿孔素(perforin) →靶细胞坏死
- CTL脱颗粒 → 穿孔素 → 聚集在靶细胞膜 → 形成跨膜通道细胞溶解。
- (死亡受体途径)FasL /Fas介导途径; TNF/TNFR介导途径(肿瘤坏死因子也可介导死亡受体途径的细胞毒作用,流程与下方有异)
- 介导靶细胞凋亡
- caspase级联反应
- CTL释放颗粒酶 → 借跨膜孔道穿越细胞膜 → 激活caspase → 使靶细胞凋亡
- 活化CTL表达FasL -> 结合靶细胞Fas -> 死亡结构域 -> 激活caspase(半胱天冬氨酸蛋白酶) -> 激活内源性DNA内切酶 -> 核小体断裂(切断的是核小体的链接部位,是核小体的分子量的整数倍,在电泳中得到的是梯状条带) -> 导致凋亡
表现
- 核固缩,裂解为核小体,细胞缩小
- 最终被巨噬细胞吞噬
细胞免疫应答的病理生理学意义
- 抗感染:主要针对胞内寄生病原体,包括某些细菌、病毒、真菌及寄生虫等;
- 抗肿瘤:CTL的特异性杀伤、巨噬细胞和NK细胞的杀伤效应、细胞因子直接或间接的杀瘤效应;
- 免疫损伤作用:参与迟发型超敏反应、移植排斥反应、某些(器官特异性)自身免疫病等病理过程的发生和发展。
体液免疫应答
- 初始B细胞经血循环进入外周免疫器官,若遭遇特异性抗原,则被刺激而活化、增殖,并分化成浆细胞,产生特异性抗体,存在于体液中,发挥重要的免疫效应(特异性体液免疫应答)。
- B细胞对TI-Ag的免疫应答(需Th细胞辅助)
- B细胞对TD-Ag的免疫应答
- 体液免疫应答抗体产生的规律
- 体液免疫的生物学效应
B细胞对TI-Ag的免疫应答
TI抗原
构成
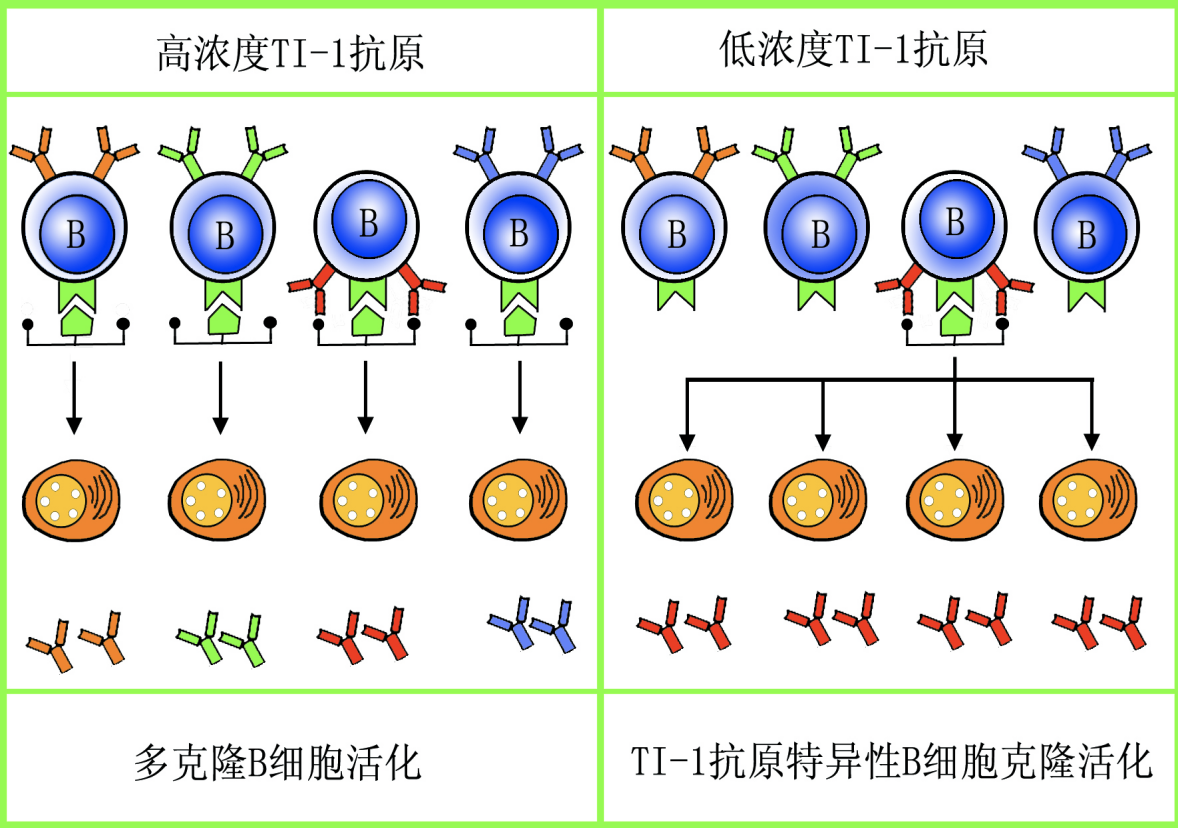
B细胞对TI-1 Ag的应答
- TI-1Ag 多为脂多糖(B细胞丝裂原) 多个克隆B细胞具有脂多糖受体
- 多个克隆B细胞具有脂多糖受体
- 不同浓度的TI-1 Ag对B细胞的激活方式不同
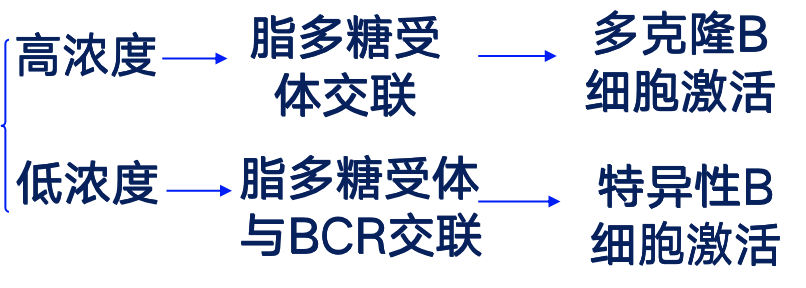
- 产生的抗体主要是IgM类(五聚体,图有误),不产生Ig类别转换、抗体、亲和力成熟、记忆细胞
B细胞对TI-2 Ag的应答
- 流程

- TI-2 Ag主要是细菌的荚膜多糖
- 近年发现某些TI-2 Ag的应答也需要T细胞辅助,也能刺激机体产生IgG类抗体
B细胞对TI抗原应答的意义
- 较早产生抗细菌多糖的IgM类抗体
- 在感染的早期发挥作用
- 能有效地消灭具有荚膜多糖的细菌
B细胞对TD抗原的免疫应答
特异性B细胞对TD抗原的识别
识别特点
- 抗原通过BCR可变区直接识别天然抗原B细胞表位,提供B细胞的第一信号
- 内化抗原,形成内体
- 经一步水解加工,形成抗原多肽
- 与MHC-II分子形成复合物,移动到细胞膜表面
- 与Th细胞结合
- B细胞可作为专职APC,提呈p-MHCⅡ给特异性Th,并获得Th细胞辅助(第二信号)。
同时,提供Th细胞活化的第一,第二信号,上述两部称为联合识别
意义
提供B细胞激活的第一信号;
B细胞可作为专职APC,提呈p-MHCⅡ给特异性Th,并获得Th细胞辅助(第二信号)。
联合识别
B细胞对TD-Ag的应答需抗原特异性Th细胞辅助。抗原特异性B细胞与Th细胞分别识别同一抗原的B细胞表位和T细胞表位,才能相互作用,此现象叫做“联合识别”(linked recognition)
B细胞的活化与增殖
-
B细胞活化的第一信号(即抗原识别信号)
BCR特异识别天然抗原的B细胞表位,启动活化的第一信号由Igα/Igβ传入B细胞内(Igα/Igβ胞浆区有ITAM基序,共有基序为YXXLX6-8YXXL。)
- B细胞共受体(CD21/CD19/CD81)参与第一信号形成
- BCR特异性识别抗原,B细胞共受体中的CD21可结合抗原(或免疫复合物)上的补体片段(如C3d),介导BCR/共受体交联。
- cross-linking:同一个天然抗原分子分子表位与多个BCR结合,可以使得B细胞获得较强的活化信号
B细胞活化的第二信号
- 效应Th细胞表面表达CD40L,结合B细胞表面CD40
- 初次应答时,需DC先刺激初始Th活化(可以获得较强的活化信号),活化的Th再辅助B细胞
- DC提呈的p-MHCⅡ激活初始Th细胞分化为效应Th细胞(表达CD40L)
- 效应Th细胞特异性识别B细胞提呈的p-MHCⅡ,表达CD40L,与B细胞表面CD40结合,向B细胞提供第二信号;分泌IL-4协同CD40L促进B细胞增殖。
- 再次应答时,记忆性B细胞可提呈抗原直接激活记忆性Th,而不需要DC细胞提呈
- 初次应答时,需DC先刺激初始Th活化(可以获得较强的活化信号),活化的Th再辅助B细胞
细胞因子参与B细胞活化与增殖
- 细胞因子是B细胞充分活化和增殖的必要条件,如:
- APC分泌的IL-1和,Th细胞分泌的IL-4。促进B细胞活化;
- IL-2、IL-4、IL-5,促进B细胞增殖;
- IL-4、IL-5、IL-6等,促进B细胞分化为浆细胞。
活化B细胞的转归
- 部分B细胞迁移至淋巴组织髓质,增殖分化为浆细胞,产生的抗体(IgM)提供即刻防御反应;
- 部分B细胞(伴随少量T细胞)迁移至初级淋巴滤泡,继续增殖形成生发中心。在此抗体亲和力成熟,类型转换,产生浆细胞与记忆B细胞。此途径为慢性感染和再次感染提供更有效应答。未进行高频突变的IgM对抗原的亲和力不高。
活化的B细胞在生发中心的分化与成熟
生发中心
-
FDC(滤泡树突状细胞)
FDC(滤泡树突状细胞),位于淋巴结髓质。表面有膜式识别受体,能够结合抗原,且不会内吞,长期滞留在FDC表面。结合在FDC表面的抗原最终能被突变的某一类对抗原高亲和力的B细胞结合。
高亲和力B细胞获得FDC表面的抗原后内吞,与MHC-II分子结合后移动到细胞膜上,可以在生发中心的Tfh结合,B细胞获得第二信号活化且Th细胞获得重要的生存信号,留存并分泌抗体(和抗原高度类似,亲和力高)
体细胞高频突变
-
Ig亲和力成熟
-
抗原受体的编辑
自身反应性B细胞的Ig重链与轻链基因再次重排,修正不成功则凋亡
Ig类别转换/抗体类别转换
(从IgM向其他类别转换)在抗原诱导下产生,并受T细胞分泌的细胞因子的调节
类别转换的诱导因子
生发中心存活下来的细胞,一部分分化为浆细胞,迁移至骨髓,另一部分分化为记忆细胞,参与淋巴细胞再循环
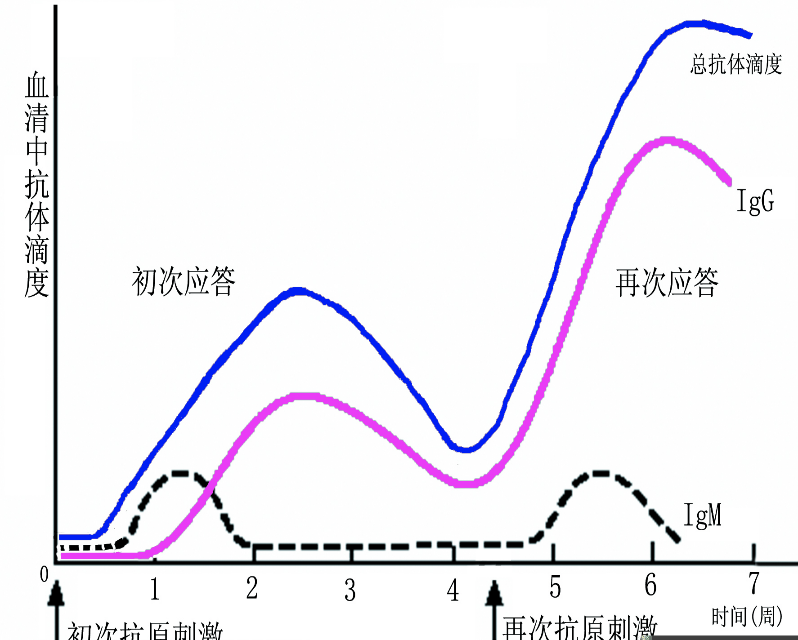
抗原产生的规律
概述
- 一般规律:主要是基于对TD抗原的应答存在初次应答和再次应答的现象
- 初次接触Ag->初次应答
- 再次接触Ag->再次应答
- 需要的Ag量,潜伏期,产生的抗体浓度、种类、亲和力、持续时间均有很大差异
- 再次应答关键在于记忆细胞
体液免疫应答抗体产生的基本过程
初次应答和再次应答的概念
- 初次应答
- 抗原初次侵入机体所引发的应答称为初次应答(primary immune response)。
- TI-Ag激活B细胞的应答均属于初次应答
- 再次
| 特 点 | 初次应答 | 再次应答 |
|---|---|---|
| 所需抗原剂量 | 较大 | 较小 |
| 潜伏期 | 较长 | 较短 |
| 高峰抗体水平 | 低 | 高 |
| 下降期(抗体持续时间) | 较短 | 较长 |
| 抗体类别 | IgM类为主 | IgG类为主 |
| 抗体亲和力 | 低 | 高 |
- 再次应答产生抗体的特征:灵敏度高;速度快;强度大;IgG多;亲和力高
初次应答和再次应答抗体水平中存在表述歧义,后期中均为IgG为主
体液免疫的生物学效应
B细胞应答的效应/特异性抗体的作用
- 中和毒素或病毒/细菌
- 调理吞噬
- 激活补体
- ADCC
- (sIgA)阻止抗原入侵局部黏膜细胞
- 免疫损伤作用:
- 超敏反应;
- 移植排斥;
- 促肿瘤生长
固有免疫应答对适应性免疫应答的意义
- 启动适应性免疫应答(通过抗原提呈)
- 影响适应性免疫应答的类型
- 胞内菌刺激巨噬细胞产生IL-12和 IFN-γ,诱导初始T分化为Th1,介导细胞免疫应答。 NK T和肥大细胞接受某些寄生虫刺激后,可产生以IL-4,诱导初始T细胞分化为Th2(IL-4、IL-5、IL-6、IL-10),参与体液免疫应答。
- 协助适应性免疫应答发挥效应
- 抗体通过调理作用、ADCC以及补体的溶菌效应有效杀伤清除病原体, 需固有免疫细胞(吞噬细胞和NK)和分子(如补体)参与。 CD4+ Th1通过分泌IL-2、IFN-γ、TNF-β等和表达FasL产生效应。多数细胞因子是通过活化吞噬细胞和NK,使其吞噬/杀伤功能增强。