概述
免疫缺陷病(Immunodeficiency disease, IDD)
又称为先天性免疫缺陷病,是由于免疫系统遗传基因异常或先天性免疫系统发育障碍而导致免疫功能不全引起的疾病。
继发性免疫缺陷病
(secondary immunodeficiency disease, SIDD)
又称为获得性免疫缺陷病,是出生后由于某些因素造成的、继发于某些疾病或使用药物后产生的免疫缺陷病。
临床特征
感染
IDD患者对各种病原体的易感性增加,易发生反复感染且难以控制,是造成死亡的主要原因。
恶性肿瘤
PIDD患者尤其是T细胞免疫缺陷者,恶性肿瘤的发病率比同龄正常人群高,以白血病和淋巴系统肿瘤等居多。
遗传倾向
多数PIDD有遗传倾向,约1/3为常染色体遗传,1/5为性染色体隐性遗传。
伴有自身免疫病
PIDD有高度伴发AID的倾向,以SLE、RA和恶性贫血等多见。
原发性免疫缺陷病
分类
原发性B细胞缺陷病
- 原发性T细胞缺陷病
- 原发性联合免疫缺陷病
- 原发性补体系统免疫缺陷病
-
原发性B细胞缺陷病
原发性B细胞缺陷病是由于B细胞先天性发育不全或B细胞不能接受T细胞传递的信号而导致抗体产生减少的一类疾病。
- 该病以体内Ig水平降低或缺失为特征,患者外周血B细胞减少或缺失,T细胞数目正常,临床表现为反复化脓性细菌感染及对某些病毒(如脊髓灰质炎病毒)的易感性增加。
- 包括
免疫学特点
选择性IgA缺陷病
免疫学特点
- 血清IgA水平极低
-
临床特点
患儿多无明显症状或仅表现为反复呼吸道、消化道、泌尿生殖道感染
-
发病机制
-
X-性连锁高IgM综合症
免疫学特点
血清IgM增高,但IgG、IgA、IgE缺乏
-
临床特点
患儿易反复感染,尤其是呼吸道感染
-
发病机制
X染色体上CD40L基因突变,使Th细胞不能正常表达CD40L,从而丧失辅助B细胞活化的能力,导致B细胞不能增殖,不能在抗原刺激下进行Ig类别转换。
原发性T细胞缺陷症
原发性T细胞缺陷病是涉及T细胞发生、分化和功能障碍的遗传性缺陷病。
-
DiGeorge综合征/先天性胸腺发育不全
免疫学特点
外周血T细胞数量减少或缺乏。
-
发病机制
妊娠早期第3、4咽囊分化发育障碍导致胸腺、甲状旁腺及大血管等多种脏器发育不全。
临床特点
易反复感染病毒、真菌及胞内寄生菌。
-
原发性联合免疫缺陷病
包括
-
免疫学特点
T细胞和NK细胞缺乏或显著减少
-
发病机制
-
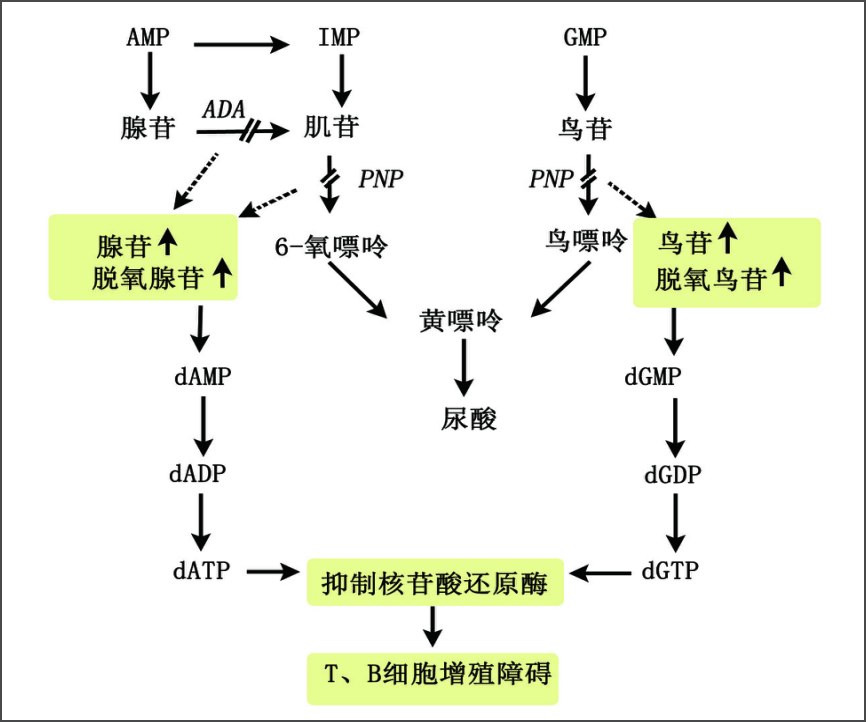
ADA和PNP缺陷引起的SCID
临床特点
-
免疫学特点
-
发病机制
原发性补体缺陷病
遗传性血管神经性水肿
为常见的补体缺陷病,由于C1INH基因缺陷导致C1INH缺乏,C2裂解失控,C2b产生过多,使血管通透性增高。
-
阵发性夜间血红蛋白尿
原发性吞噬细胞缺陷病
吞噬细胞功能缺陷
- 原发性中性粒细胞减少症
-
继发性免疫缺陷病
secondary immunodeficiency disease, SIDD
引起SIDD的常见因素
概述
AIDS(艾滋病)是由人类免疫缺陷病毒(HIV) 侵入机体,引起细胞免疫严重缺陷,导致以机会性感染、恶性肿瘤和神经系统病变为特征的临床综合征。
传播途径
性传播
- 血液传播
-
HIV的分子生物学特征
人类免疫缺陷病毒:Human Immunodeficiency Virus , HIV
HIV侵入的免疫细胞:CD4+T细胞、Mφ、DC、神经胶质细胞
- 表现
- CD4+细胞数量显著下降、功能受损
- CD4+/CD8+T比值倒置
HIV的杀伤机制
病毒包膜蛋白插入细胞膜或病毒颗粒以出芽方式从细胞释放,引起细胞膜损伤
- 抑制细胞膜磷脂合成,影响细胞膜功能
- 感染HIV的CD4+T细胞表面表达的gp120分子与周围未感染细胞的CD4分子结合,导致细胞融合或形成多核巨细胞,加速细胞死亡
- 病毒增殖时产生大量未整合的病毒RNA及核心蛋白分子在胞质内大量积聚,干扰细胞正常代谢,影响细胞生理功能
HIV感染骨髓CD34+前体细胞,在造成细胞损伤的同时还削弱其生成增殖性骨髓细胞克隆的能力 骨髓基质细胞被感染,使骨髓微环境发生改变,导致造血细胞生成障碍
简介杀伤靶细胞
HIV诱导感染细胞产生细胞毒性CK,并抑制正常细胞生长因子的作用
- HIV诱生特异性CTL或抗体,通过特异性细胞毒作用或ADCC效应而杀伤表达病毒抗原的CD4+T细胞
HIV编码的sAg引起携带某些型别TCRVβ链的CD4+T细胞死亡
诱导细胞凋亡
可溶性gp120、HIV感染DC表面的gp120可与T细胞表面CD4分子交联,通过激活钙通道而使胞内Ca2+浓度升高,导致细胞凋亡
- gp120与CD4分子交联,促使靶细胞表达Fas分子,通过Fas途径诱导凋亡
- HIV附属基因编码的tat蛋白可增强CD4+T细胞对Fas/ FasL效应的敏感性,从而促使其凋亡
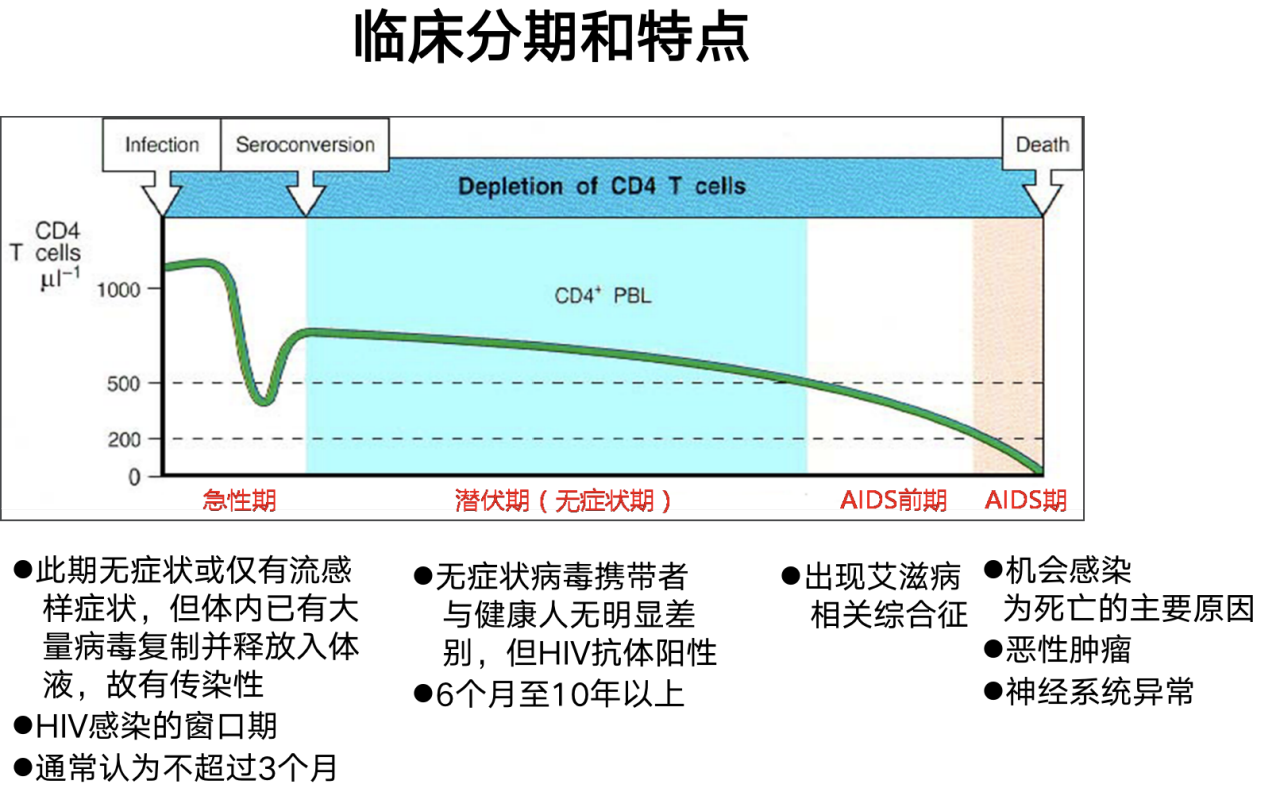
临床分期和特点