概述
是研究肿瘤抗原的种类和性质、机体对肿瘤的免疫监视和免疫应答,以及肿瘤免疫逃逸的方式和机制、肿瘤免疫诊断和免疫防治的科学。
肿瘤抗原
指细胞癌变过程中出现的新抗原、肿瘤细胞异常或过度表达的抗原物质的总称。是肿瘤细胞特异或者相对特异表达的蛋白质分子。
产生机制
细胞癌变过程中合成新的蛋白质分子。
- 糖基化等原因导致细胞蛋白异常降解。
- 突变或重排使正常蛋白分子结构发生改变。
- 处于隐蔽状态的抗原表位暴露。
- 多种膜蛋白分子异常聚集。
- 胚胎抗原或分化抗原异常表达。
-
分类
根据肿瘤抗原特异性分类
肿瘤特异性抗原(Tumor specific antigen,TSA):肿瘤细胞特有的或只存在于某种肿瘤细胞而不存在于正常细胞的新抗原。
肿瘤相关抗原(Tumor-associated antigen,TAA):肿瘤细胞和正常细胞均可表达,只是其含量在细胞恶变时明显增高的抗原。
根据肿瘤诱发和发生情况分类
根据肿瘤诱发和发生情况分类
- 化学致癌物或辐射,导致基因突变,导致特异性高、抗原性弱,有明显的个体差异 ,导致在不同个体甚至同一个体不同部位具有不同特异性
病毒诱发的肿瘤抗原
由病毒基因直接编码产生,也称为病毒肿瘤相关抗原
- EB病毒(EBV) - 鼻咽癌、B细胞淋巴瘤
- 高危型人乳头状瘤病毒(hrHPV) - 子宫颈癌
- 乙肝和丙肝病毒(HBV、HCV) - 肝癌
- 人噬T淋巴细胞病毒1(HTLV-1) - T细胞白血病
特点:同一病毒诱发的不同种类的肿瘤,无论其组织来源或动物种类如何不同,均表达相同抗原,且抗原性较强。
- 自发性肿瘤抗原
- 此类抗原无明确诱因,大多数人类肿瘤属于此类抗原,有些也属于肿瘤特异性抗原,其发生方式上类似于化学因素诱发的肿瘤抗原。
- 胚胎抗原或分化抗原
- 胚胎抗原:胚胎组织的正常抗原,出生后逐渐消失或极微量,但在癌变细胞中又大量出现,如甲胎蛋白(AFP)与癌胚抗原(CEA)。又称分化抗原(在特定的分化阶段表达,正常细胞不表达,细胞恶变后高表达)。
- 分泌性抗原:如AFP
- 肿瘤细胞表达的膜抗原:如CEA
- 胚胎抗原:胚胎组织的正常抗原,出生后逐渐消失或极微量,但在癌变细胞中又大量出现,如甲胎蛋白(AFP)与癌胚抗原(CEA)。又称分化抗原(在特定的分化阶段表达,正常细胞不表达,细胞恶变后高表达)。
机体对肿瘤的免疫应答
- 在抗肿瘤免疫效应中,细胞免疫发挥着更为重要的作用,而体液免疫起辅助作用。
细胞免疫主要包括由CD8+T细胞、CD4+T细胞、NK细胞和巨噬细胞引起的抗肿瘤免疫应答效应,其中CD8+T细胞和NK细胞起主要作用。
T细胞
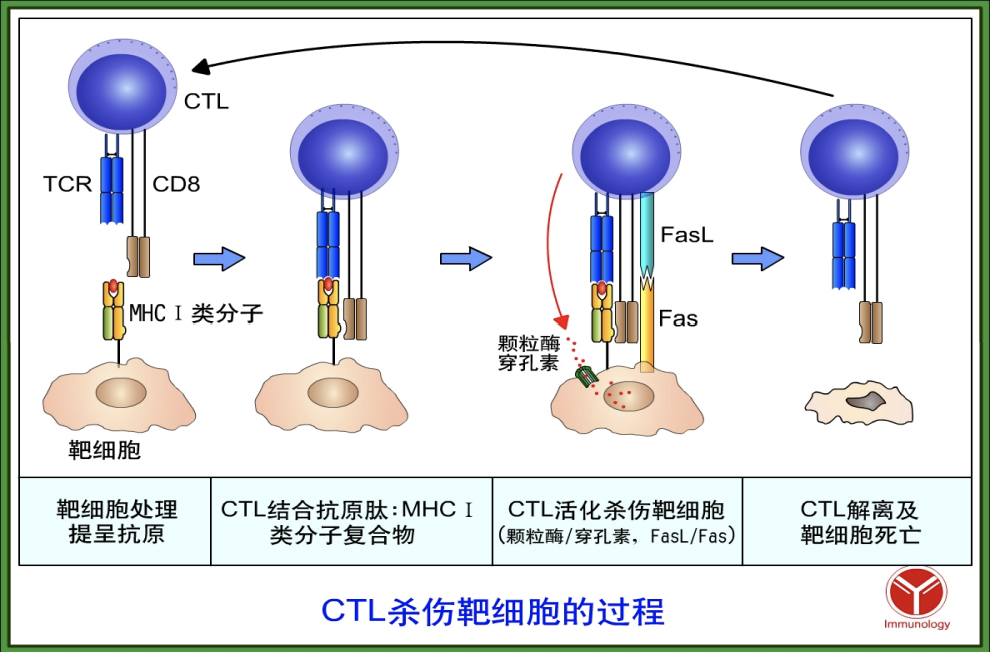
CD8+CTL介导的细胞免疫应答是机体抗肿瘤免疫的主要效应机制。

NK细胞
- 可直接杀伤肿瘤细胞(不依赖抗体)
- 可通过ADCC杀伤肿瘤细胞(依赖特异性抗体)
- 特点:无肿瘤特异性和MHC限制
杀伤肿瘤细胞机制
巨噬细胞杀伤肿瘤细胞的机制
- 吞噬、处理、递呈肿瘤抗原,分泌IL-1、IL-12等活化T细胞,诱导特异性细胞免疫应答
- 分泌细胞毒性分子(活性氧、NO、水解酶等)间接杀伤
- 分泌TNF,与肿瘤细胞TNF受体结合诱导凋亡
- FcR介导ADCC效应杀伤肿瘤细胞。
体液免疫应答机制
- 激活补体系统溶解肿瘤细胞(CDC)IgG1 、IgG3、 IgM
- 抗体依赖细胞介导的细胞毒作用(ADCC)
- 抗体的调理作用
- 抗体封闭肿瘤细胞上的某些受体
- 抗体使肿瘤细胞的黏附特性改变或丧失
- 直接诱导肿瘤细胞凋亡
增强抗体(enhancing antibody):具有促进肿瘤细胞生长作用的抗体。
肿瘤的免疫逃避机制
肿瘤方面的因素
肿瘤细胞的抗原缺失和抗原调变
- 肿瘤细胞基因突变导致TSA、TAA变异
肿瘤抗原调变(antigenic modulation):是指由于宿主免疫系统的攻击,使肿瘤细胞表面抗原表位减少或丢失,从而使肿瘤细胞避免宿主免疫系统的杀伤。
肿瘤细胞MHC I类分子表达低下
不能有效递呈肿瘤抗原,CD8+CTL无法激活。(人类大部分肿瘤不表达MHC I类分子)
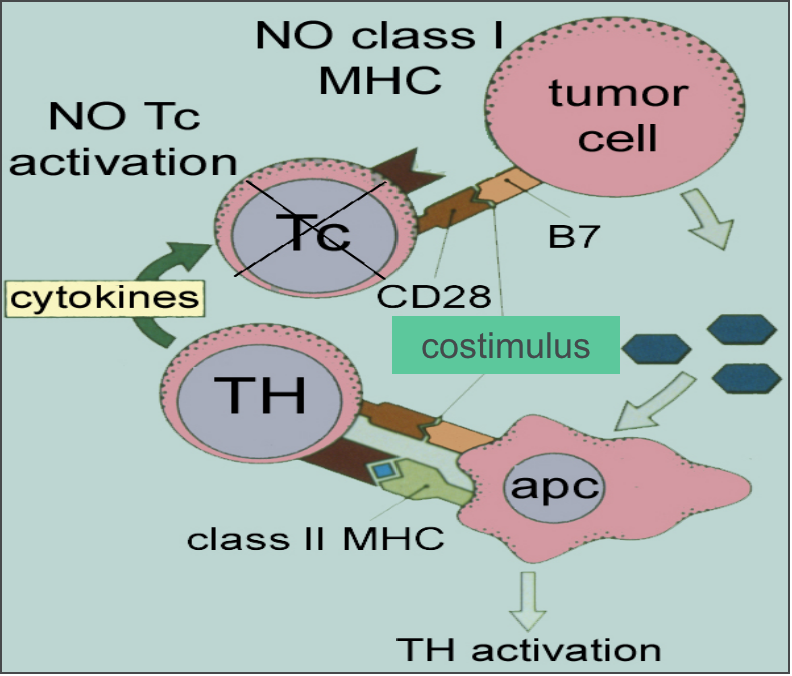
肿瘤细胞缺乏协同刺激信号
肿瘤细胞导致的免疫抑制
- 分泌TGF-β、IL-10、PGE2、可溶性IL-2R等,抑制APC(包括DC)、T细胞、NK细胞等细胞的功能。
主动诱导荷瘤机体产生Treg和骨髓源性抑制细胞(MDSC)。
肿瘤细胞的“漏逸”
“漏逸”:由于肿瘤细胞的迅速生长,超越了机体抗肿瘤免疫效应的限度,使宿主不能有效地清除大量生长的肿瘤细胞。
肿瘤细胞抗凋亡和诱导免疫细胞凋亡
瘤细胞高表达FasL→活化的肿瘤特异性T细胞(高表达Fas)凋亡
瘤细胞内某些Fas信号传导分子获得性缺陷→抵制FasL介导的细胞凋亡
抗NK细胞的杀伤作用
表达非经典HLA分子(如HLA-G、E)向NK细胞传递抑制信号。
可溶性抗原模拟作用
通过产生可溶性抗原,诱骗抗体,从而逃避NK、巨噬细胞等产生的ADCC效应。
肿瘤的免疫诊断与治疗
肿瘤免疫诊断包括测定肿瘤标志物、宿主对肿瘤抗原的免疫应答和肿瘤患者免疫功能状态。主要的肿瘤标志物包括: 肿瘤癌胚抗原、异常糖基化蛋白抗原、激素、酶,以及癌基因产物等。
临床意义
早诊断、早发现。如CEA与结肠直肠癌,AFP与原发性肝癌,CA199与胰腺癌,PSA与前列腺癌。
- 提示肿瘤发生的部位和组织来源。放射性核素与特异性单克隆抗体结合可进行示踪定位与显影。
- 鉴别肿瘤恶性程度。
监测临床治疗效果。动态评估肿瘤标记物的水平,有助于疗效判断。
内容
肿瘤免疫治疗的基本思路:克服免疫系统对肿瘤的免疫忽视或者免疫耐受状态,调动宿主免疫系统抗肿瘤免疫应答能力,消灭肿瘤细胞或者抑制其进一步发展。 从效应机制来看,包括主动免疫治疗和被动免疫治疗两种。
- 肿瘤主动免疫治疗是将具有免疫原性的肿瘤抗原制备成肿瘤疫苗,再采用各种有效的免疫手段使宿主免疫系统产生针对肿瘤抗原的抗肿瘤免疫应答。目前采用的主要包括灭活的瘤苗、多肽疫苗、基因修饰的细胞疫苗、异构瘤苗、DNA疫苗、抗独特性抗体疫苗等。
- 肿瘤被动免疫治疗是给机体输注外源性的免疫效应物质,从而直接发挥抗肿瘤效应。主要包括直接输注免疫效应细胞、细胞因子、抗体等。常用的方法有过继免疫治疗、抗体靶向治疗等。