概念
- 心力衰竭(Heart failure)或泵衰竭(pump failure) ,各种原因导致的心脏收缩和/或舒张功能障碍,心输出量绝对地或相对地不能满足机体组织代谢需要的病理生理过程。
- 临床上主要表现为肺淤血或/和腔静脉(包括门脉系统)淤血症候群。
- 心功能不全(cardiac insufficiency):与心衰无本质区别,只是程度的不同,临床上二者通用。心衰一般指心功不全晚期,有明显的临床症状和体证,而心功不全包括从代偿导失代偿的全过程。
心力衰竭的病因和分类
心力衰竭的病因(underlying causes)
- 原发性心肌舒缩功能障碍
- 心脏负荷过重
原发性心肌舒缩功能障碍
| 心肌损害 | 心肌缺血或梗死心肌炎 心肌中毒 克山病 心肌纤维化 |
|---|---|
| 代谢异常 | Vit B1缺乏 缺血 缺氧 |
| 充盈受限 | 心肌病(扩张性、限制性) 心包填塞(急性、慢性) |
心脏负荷过重
- 后负荷过重(压力负荷):高血压、主动脉瓣狭窄、肺动脉高压、肺动脉瓣狭窄、肺栓塞、慢阻肺
- 前负荷过重(容量负荷):主(肺)动脉瓣或二(三)尖瓣关闭不全、高动力循环状态(甲亢)、慢性贫血
心力衰竭的诱因
- 凡能加重心脏负荷,增加心肌耗氧,妨碍心室充盈和心肌的供血供氧的各种因素都可能诱发和加重心衰。
- 常见的诱因有
- 全身感染
- 电解质、酸碱平衡紊乱
- 心律失常
- 妊娠和分娩
- 其他:输血过快或过多、劳累和情绪激动、出血与贫血及药物使用不当等。
心力衰竭的分类
- 按部位:左心衰竭、右心衰竭、全心衰竭。
- 按发生速度
- 急性心衰:发病急、代偿不充分、BP下降;
- 慢性心衰:发病缓慢、代偿充分、BP正常。
- 按心输出量
- 高输出量性心衰:心输出量绝对值高于正常,如甲亢、慢性贫血、严重的Vit B1缺乏症(脚气病)、动-静脉瘘等。
- 低输出量性心衰:心输出量绝对值低于正常,见于临床绝大多数的心衰(冠心病、高血压、心肌炎等)。
心力衰竭的发病机制
心力衰竭的发病机制
- 心肌收缩功能的减弱
- 心肌舒张功能异常
- 心脏各部舒缩活动不协调
心肌收缩功能减弱
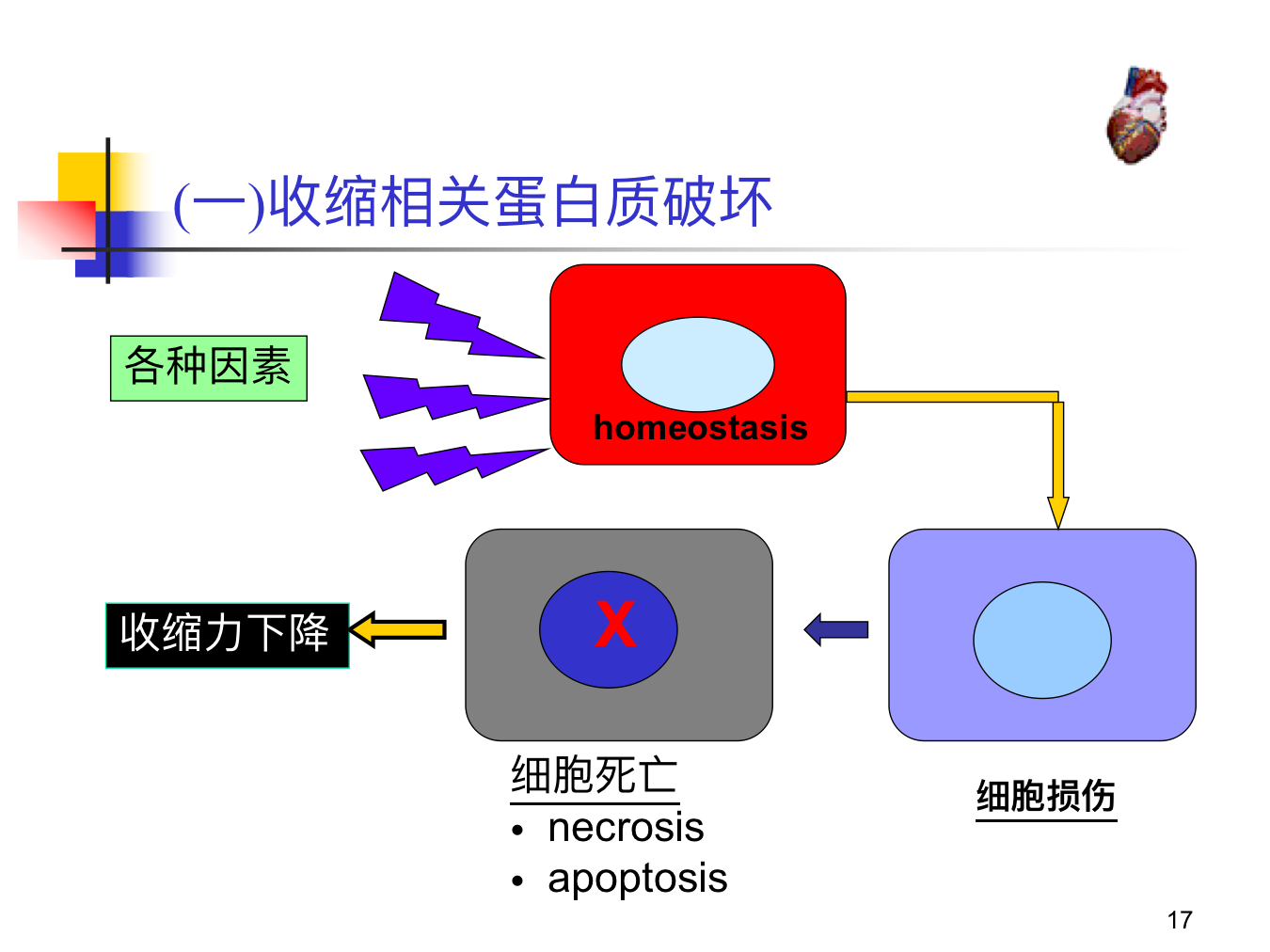
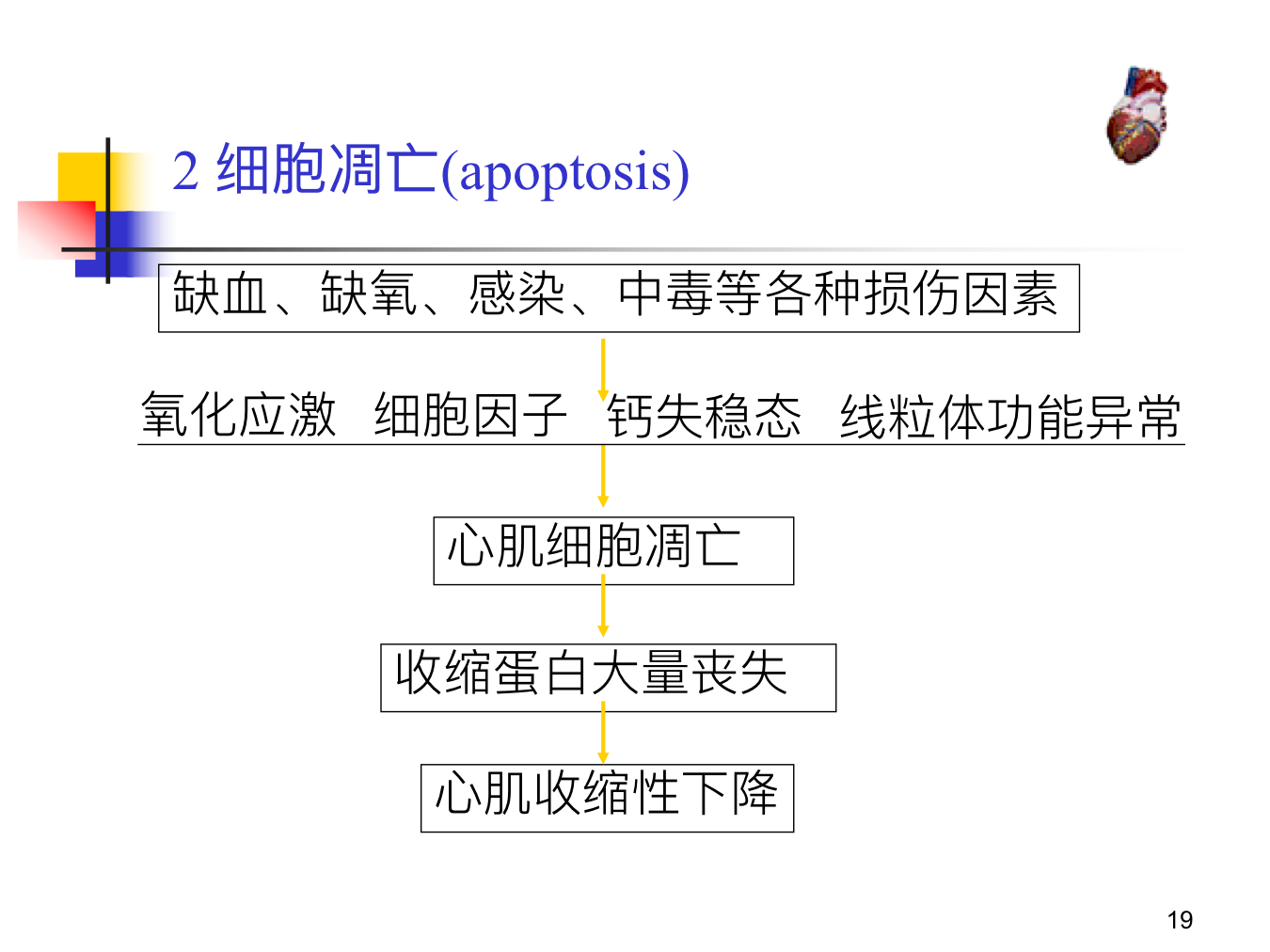
- 收缩相关蛋白质丧失
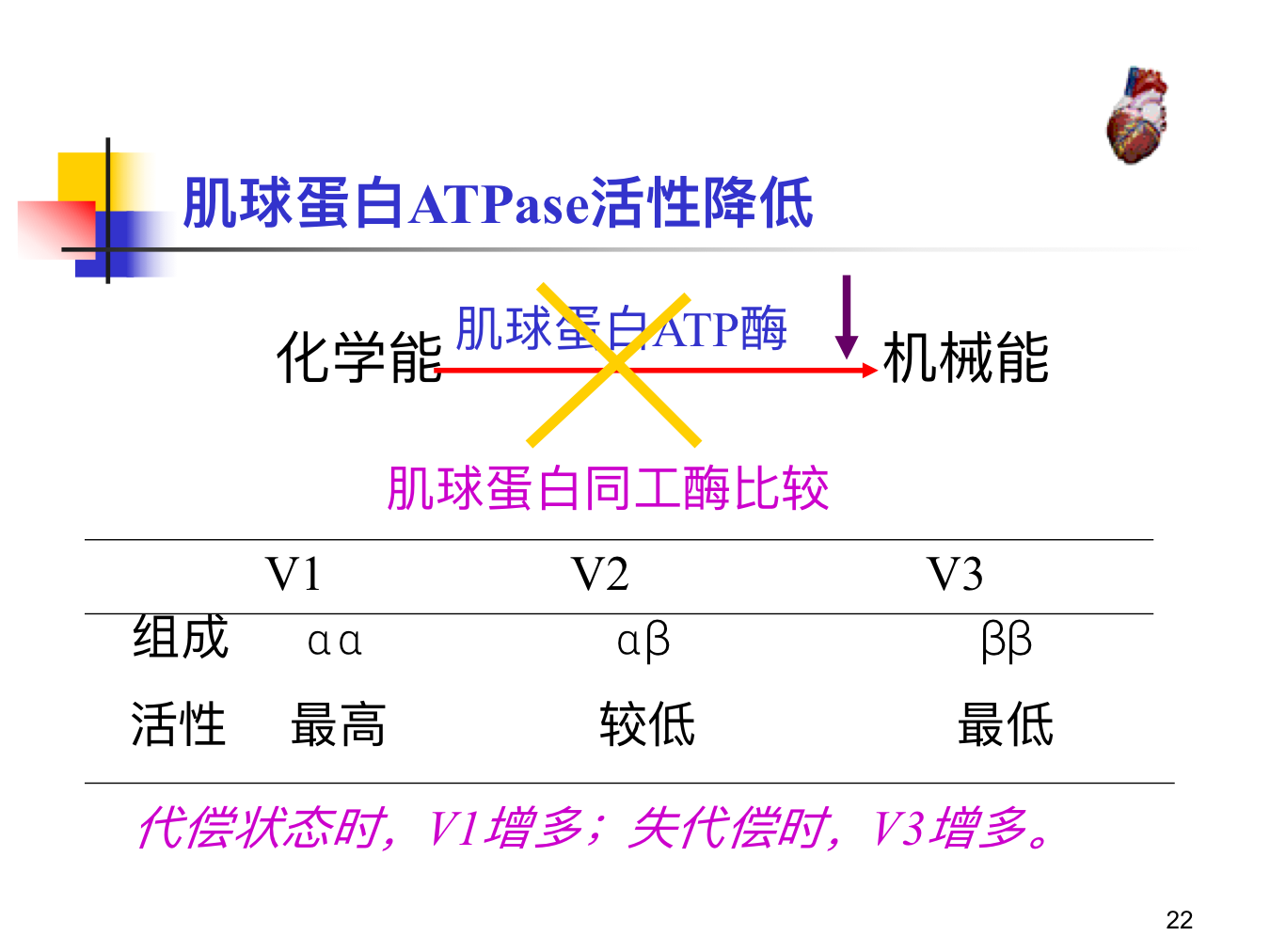
- 心肌能量代谢障碍
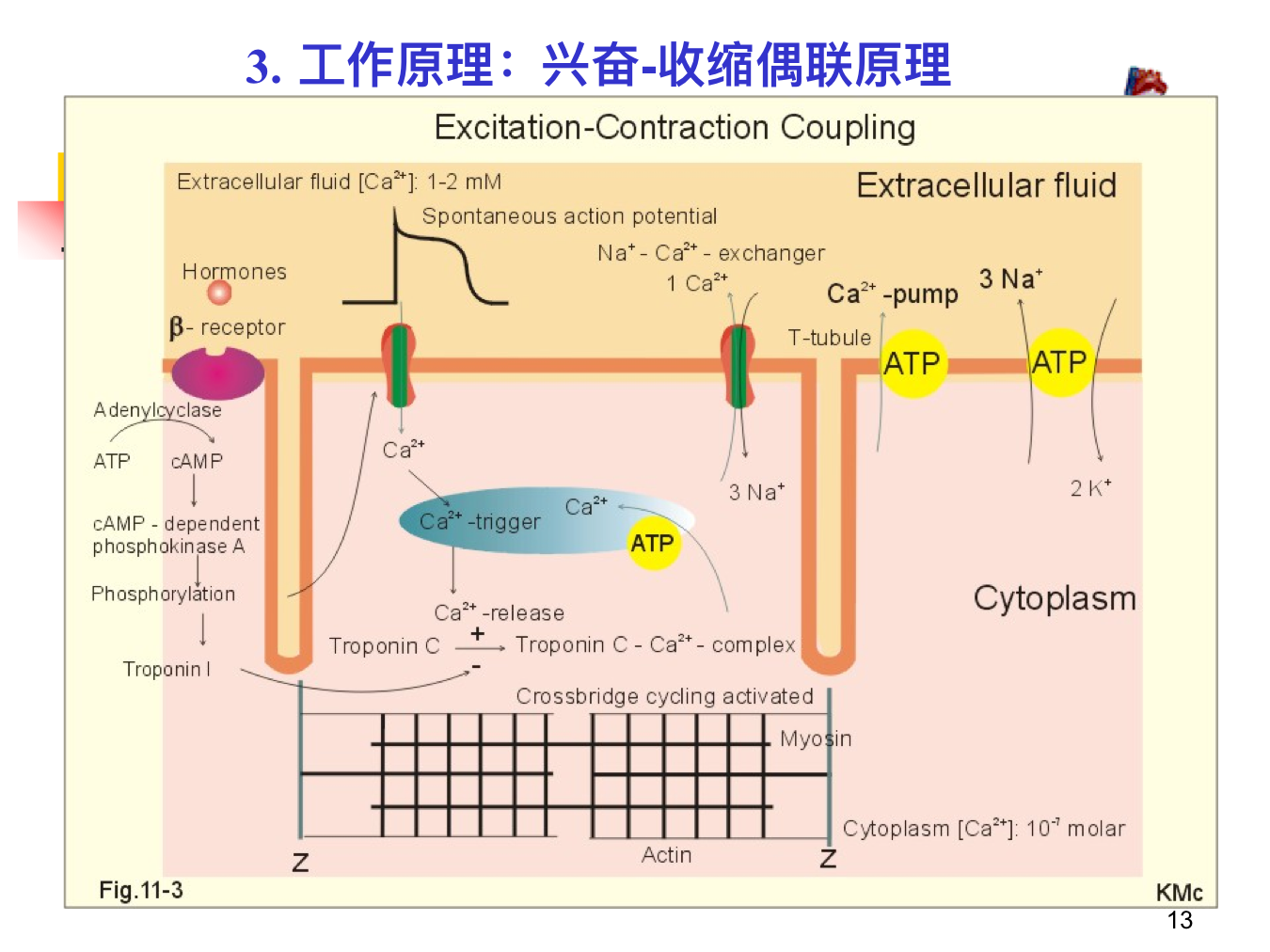
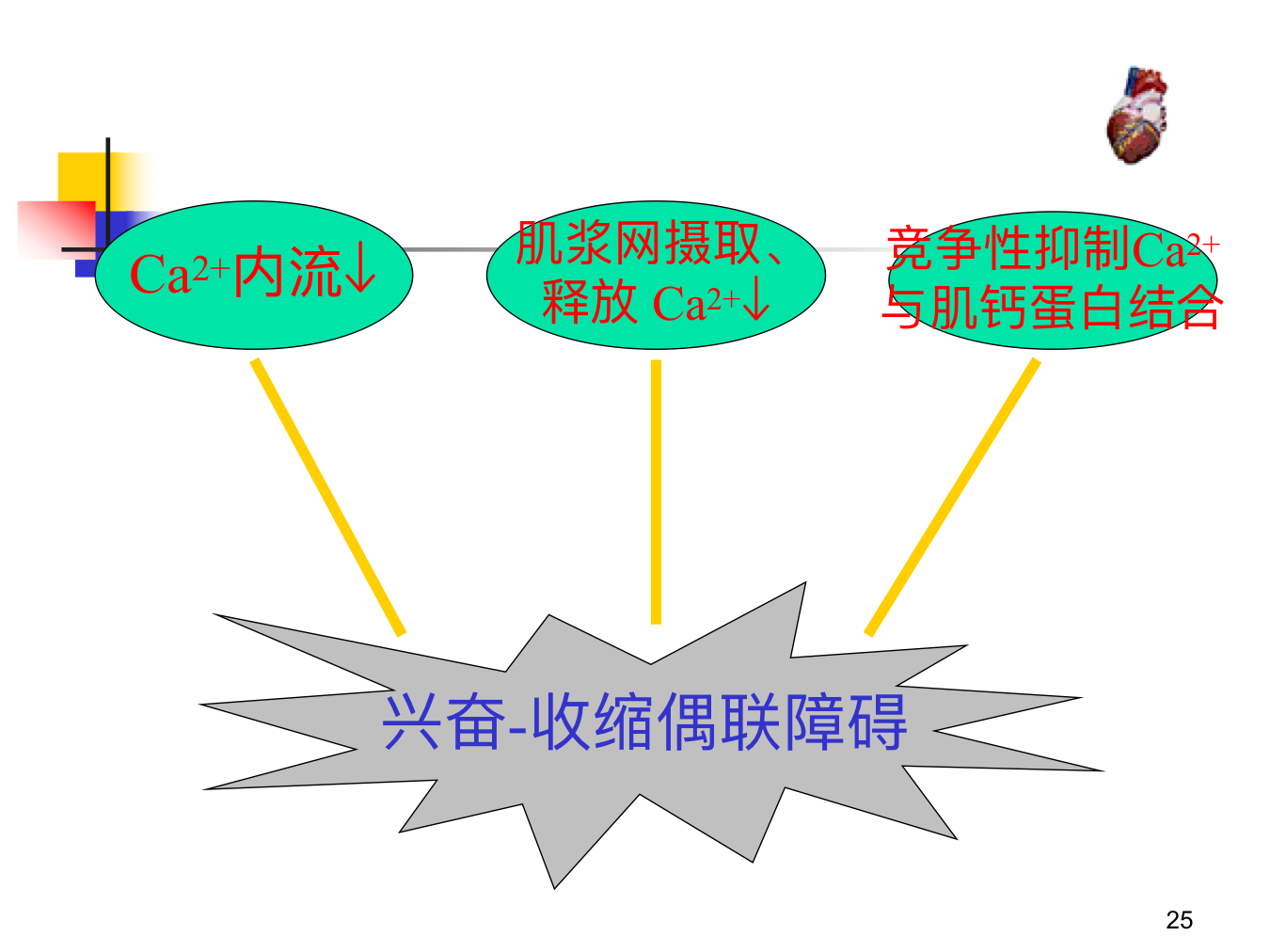
- 兴奋-收缩偶联障碍
- 心肌肥大的不平衡生长
心脏舒张功能异常
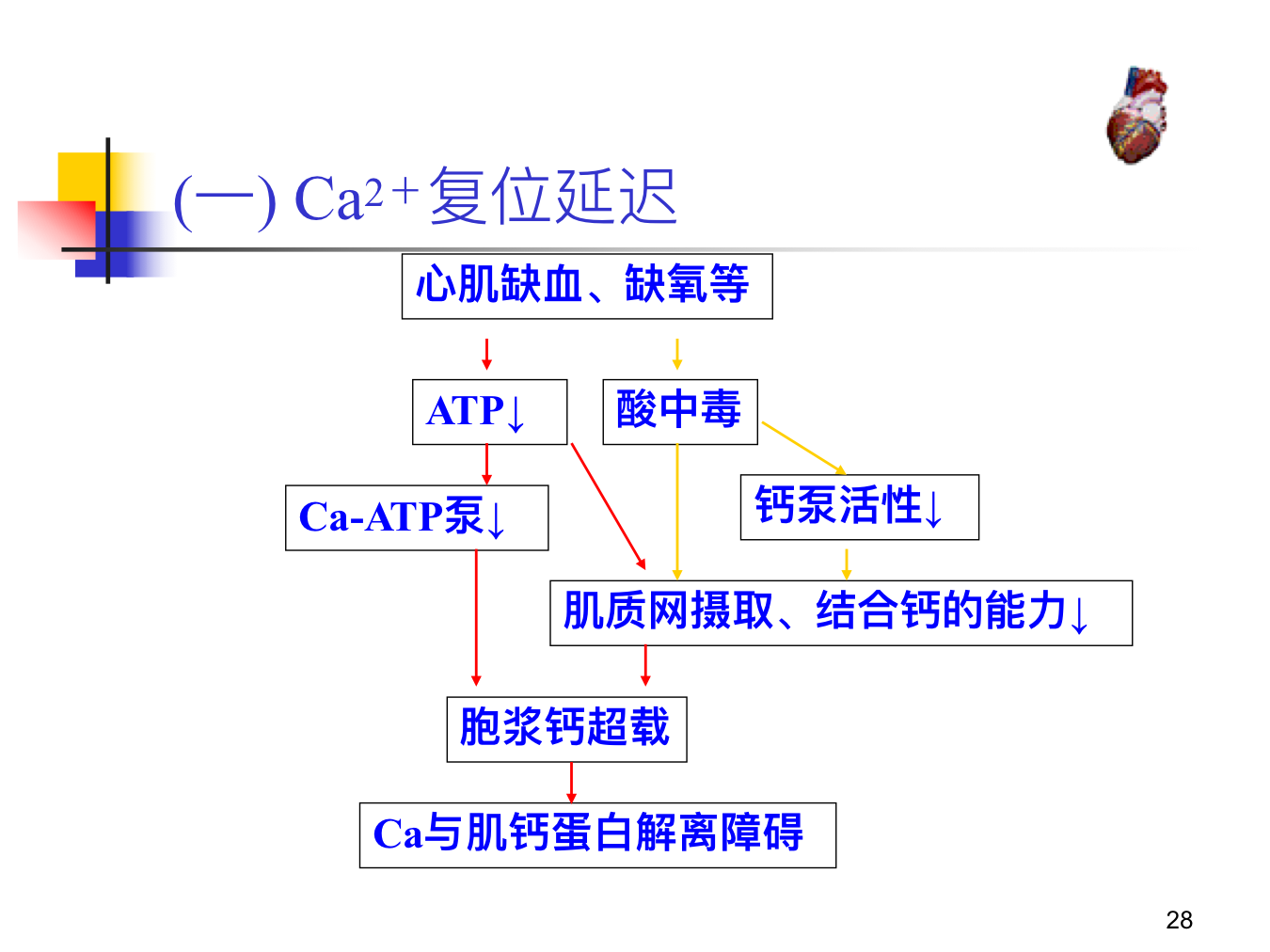
- Ca2+复位延迟
- 肌球-肌动蛋白复合体解离障碍
- 心室舒张势能减少
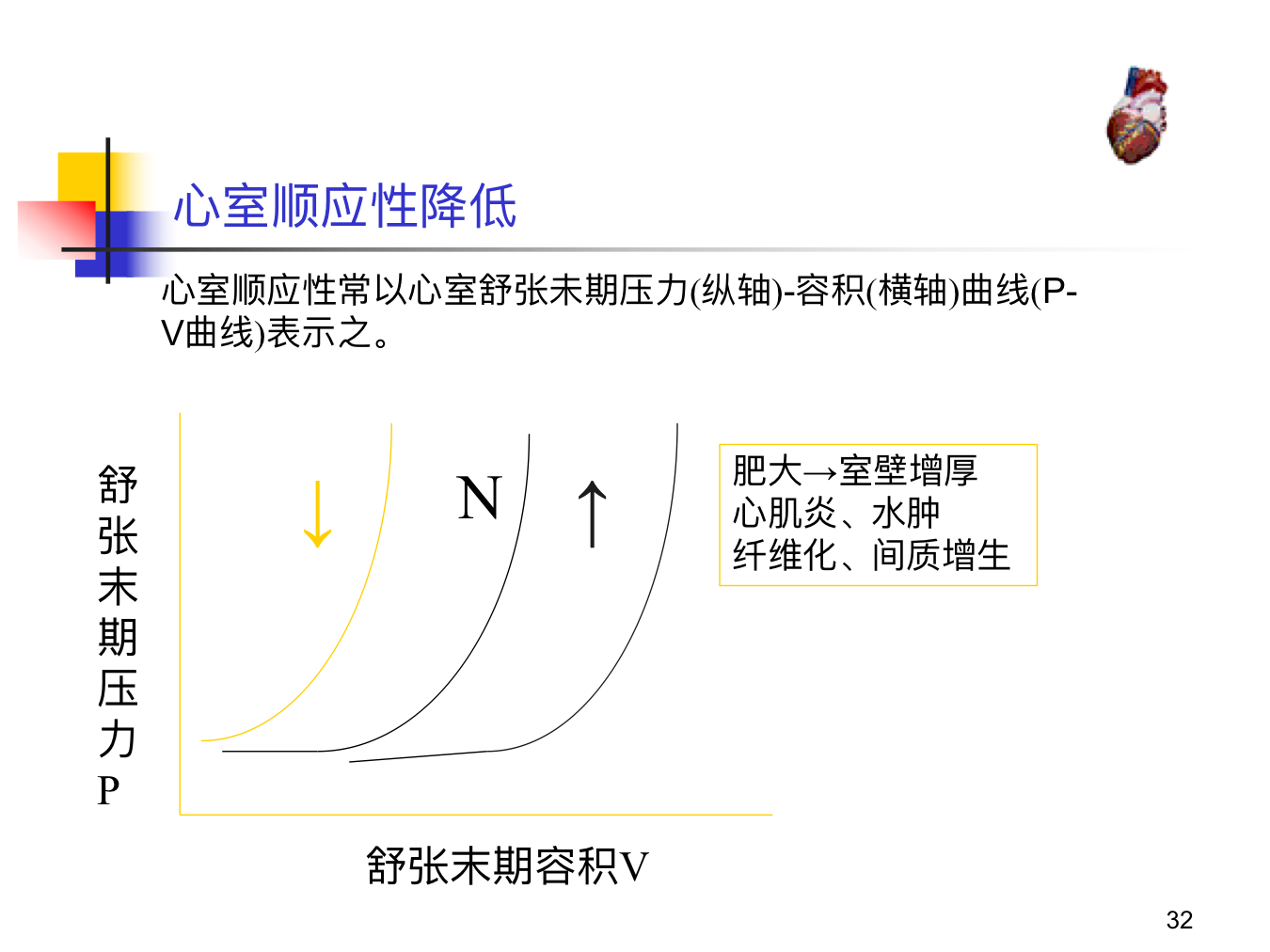
- 心室顺应性降低
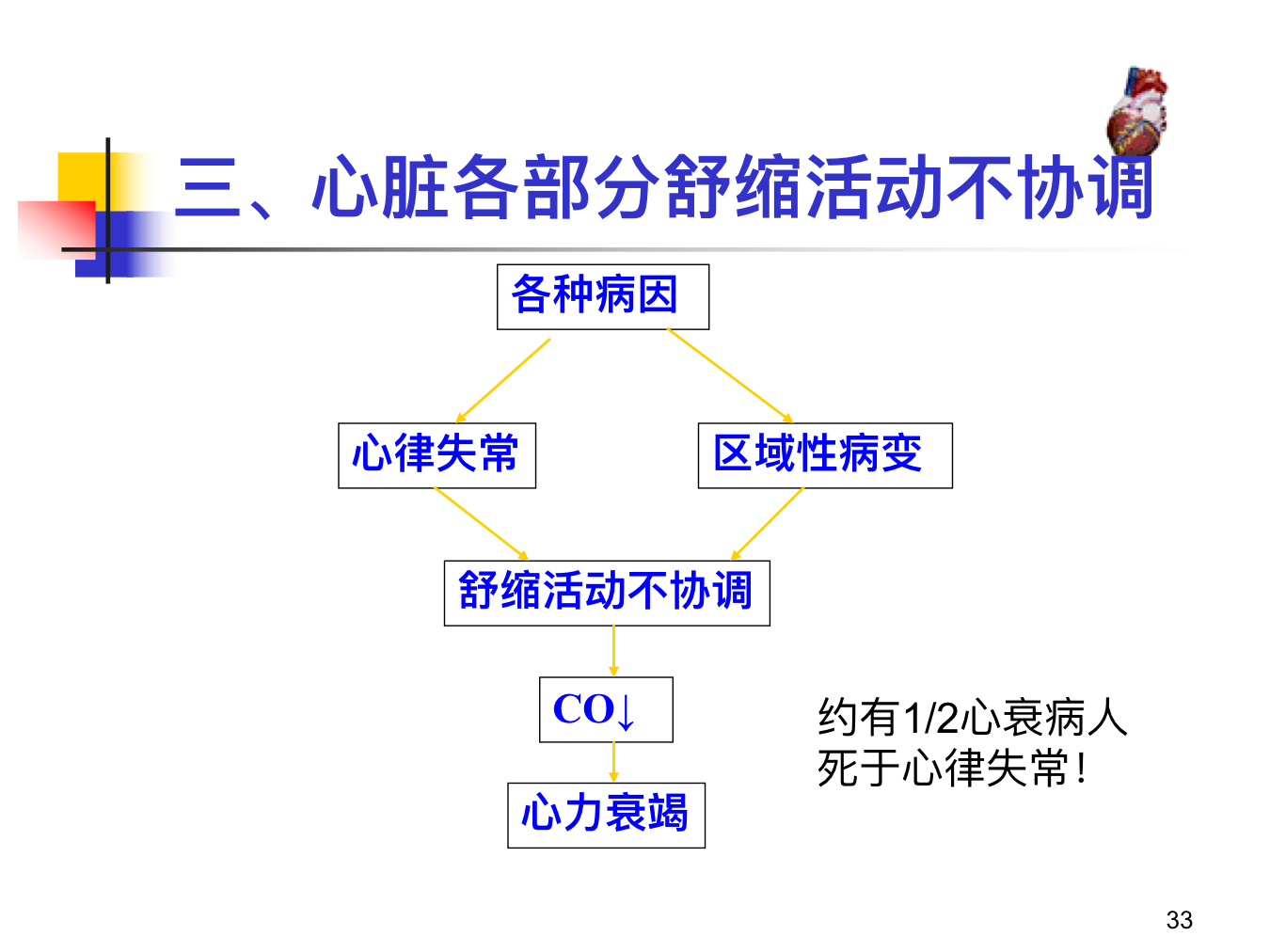
心脏各部分舒缩活动不协调
心力衰竭时机体的代偿
- 完全代偿 Complete compensation
- 不完全代偿 Incomplete compensation
- 失代偿 Complete compensation
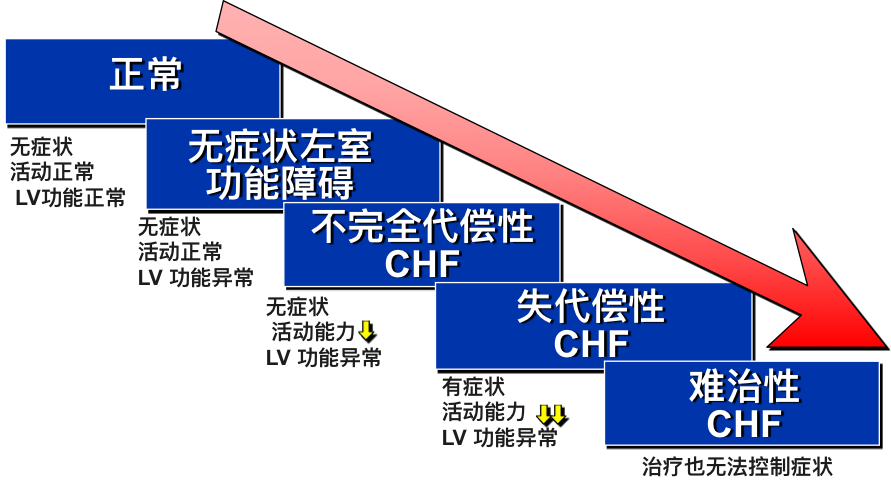
心功能的临床发展和分级
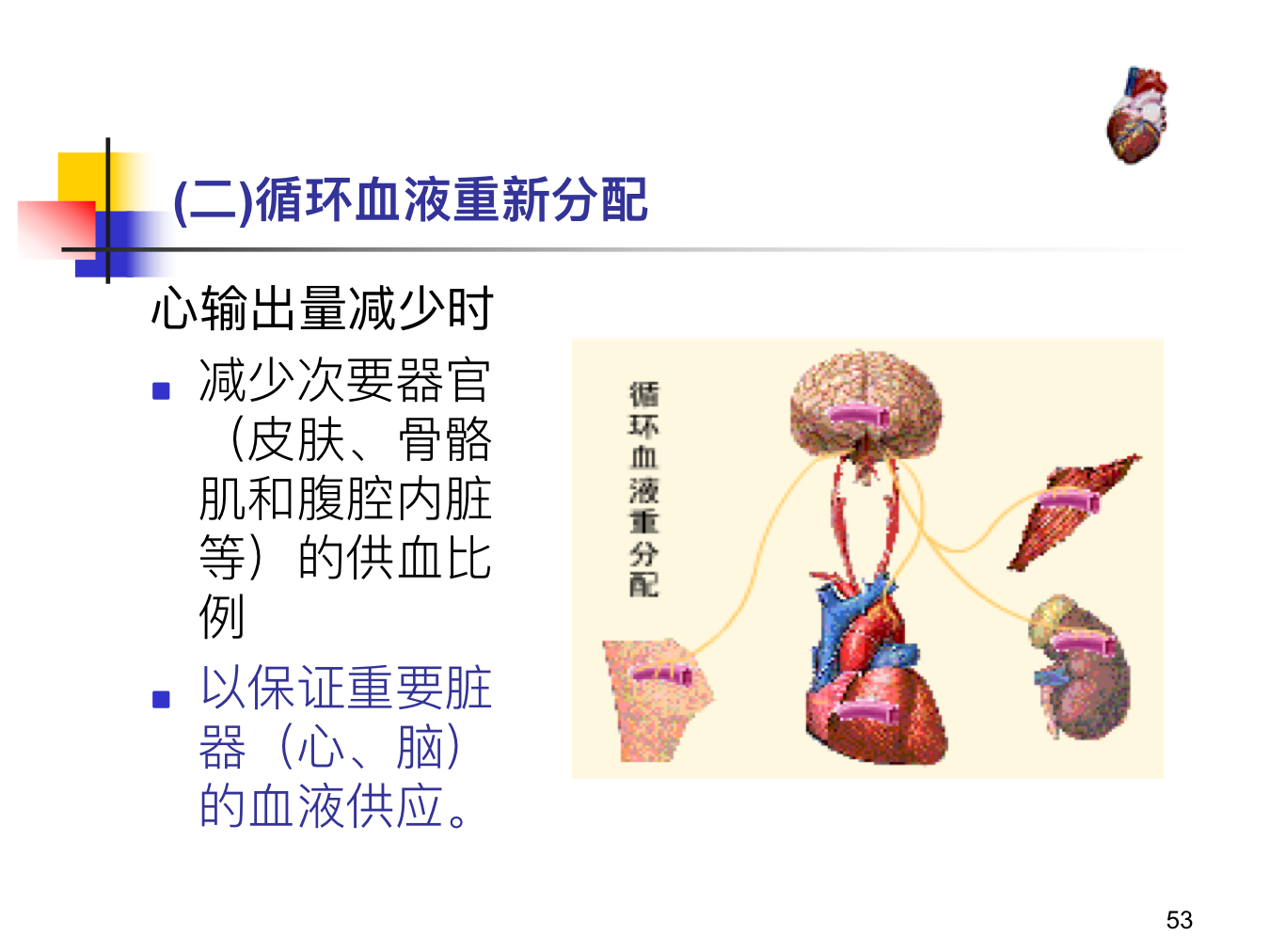
心脏本身的代偿
心率增快
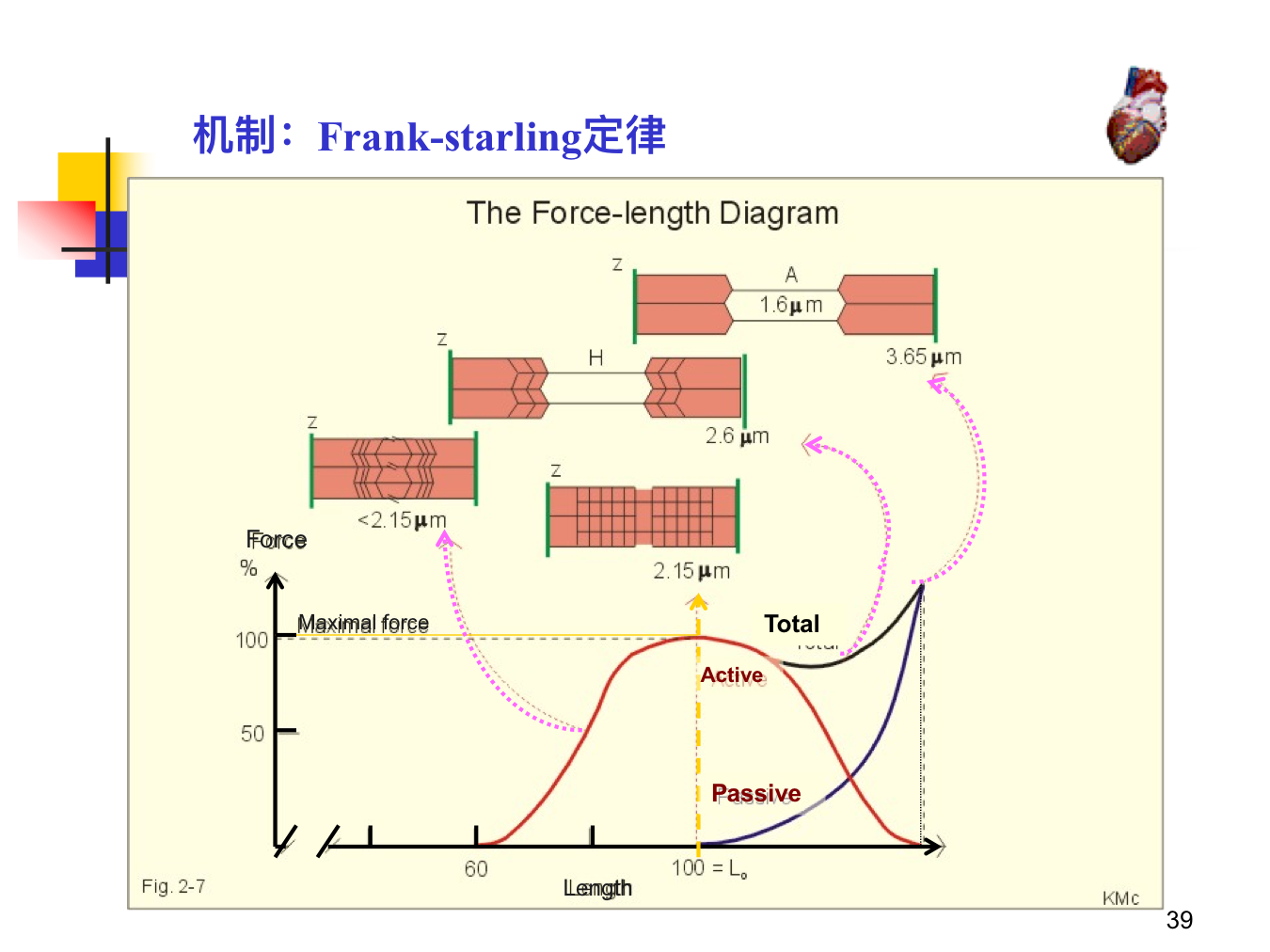
心脏扩张
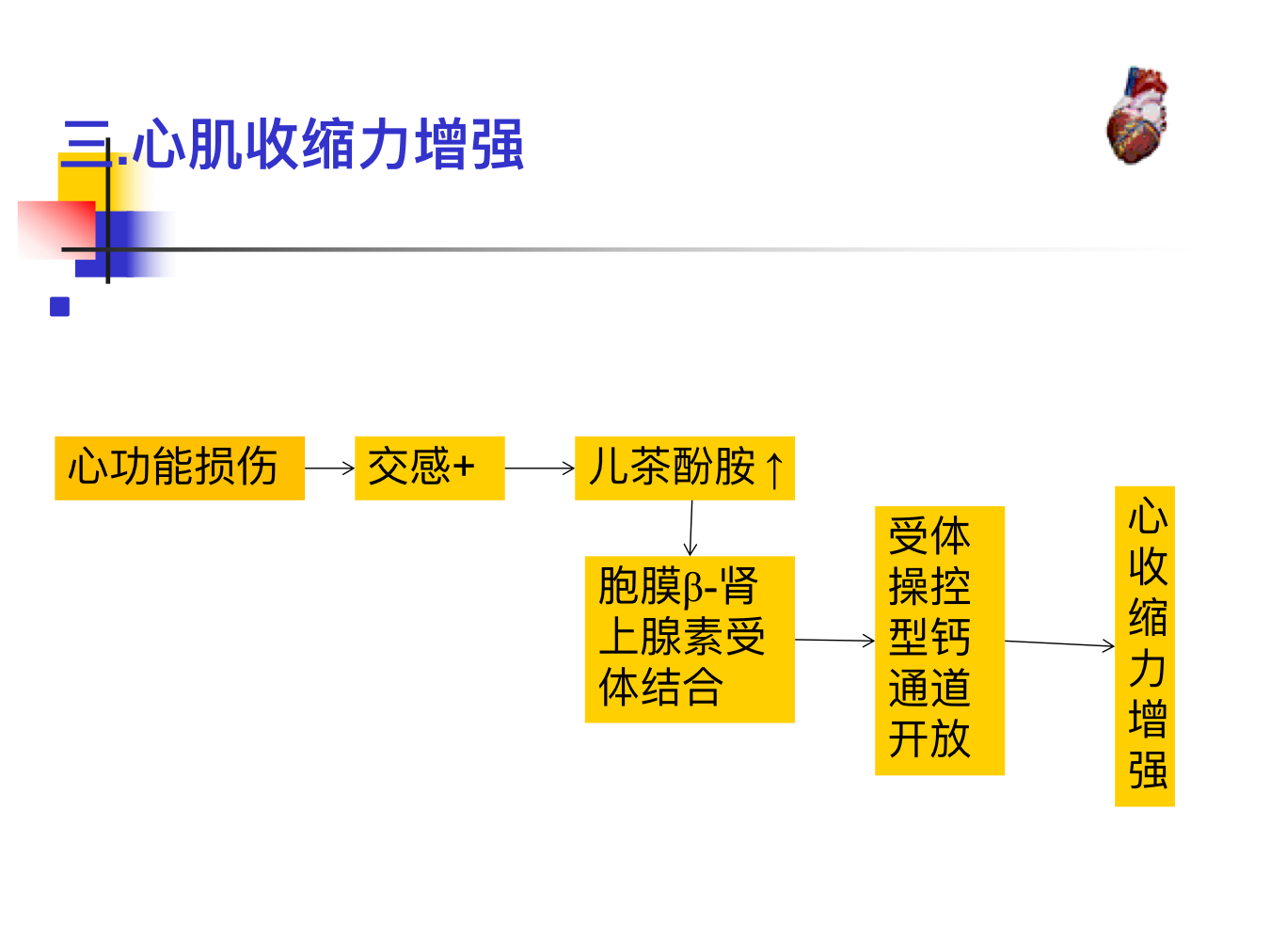
心肌收缩力增强
心室重塑
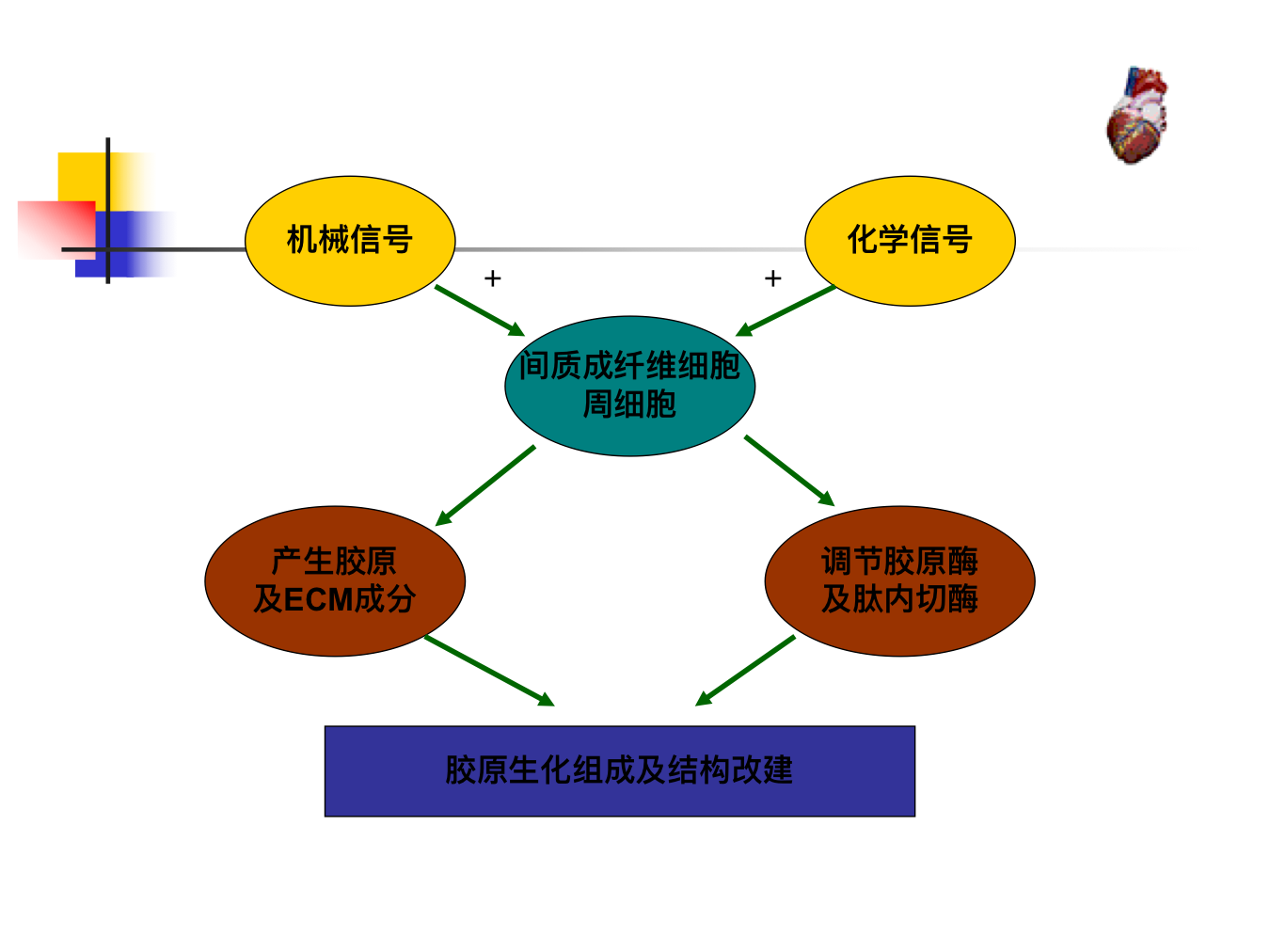
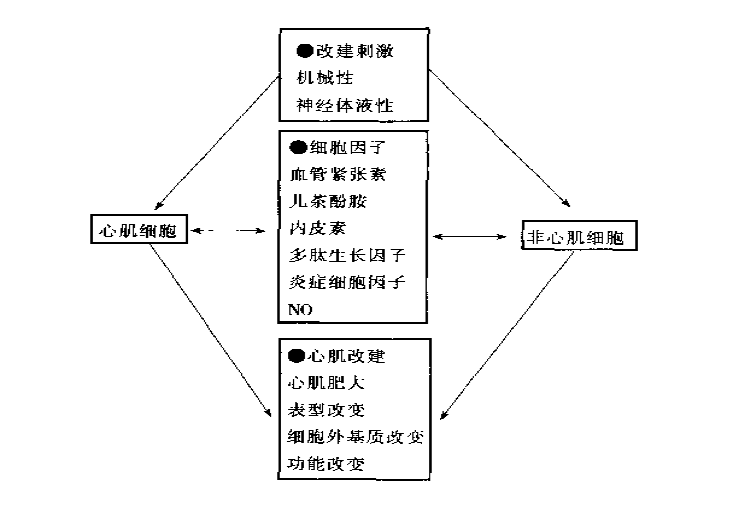
- 概念:心肌细胞、非心肌细胞及细胞外基质在基因表达改变的基础上发生变化,使心脏的结构、代谢和功能都经历了一个慢性综合性适应性的改变,称为心室重塑或心肌改建(包括”质”变和”量”变)
- 心室重塑是导致心力衰竭发病和死亡的重要原因!
心肌细胞的重塑
- 心肌肥大
- 是指心肌细胞体积(直径、长度和肌节数量)增大并伴间质增生(成纤维细胞增生、基质增多)的心脏重量增加。心室肌主要表现为心室壁增厚、重量增加,心肌纤维增粗但心肌纤维的数量并无增加。
- 心肌肥大表现为向心性(concentric)和离心性(eccentric)肥大两种形式。
- 向心性肥大指心脏重量增加、室壁增厚、没有明显的心腔扩大,室壁厚度与腔径的比值大于正常,主要是由于心脏长期压力负荷过度所致
- 离心性肥大是指心脏重量增加,伴有比较明显的心脏扩张,室腔扩大,室壁稍厚,室壁厚度与室腔直径的比值等于或小于正常,往住由长期容量负荷过度引起。
- 向心性肥大:由压力负荷增大引起,不伴心室半径增加;
- 离心性肥大:由容量负荷增大引起,伴有心室半径增加。
- 心肌肥大是最经济、持久有效代偿方式!
- 心肌细胞表型改变
- 表型(phenotype)改变即心肌细胞“质”的改变。其分子基础是构成心肌细胞的蛋白质的多态性,而几乎所有已知的心肌蛋白质均分别属于一个同工型家族。这种表型改变是肥大心肌舒缩功能降低的主要原因。
细胞外基质及非心肌细胞的改变
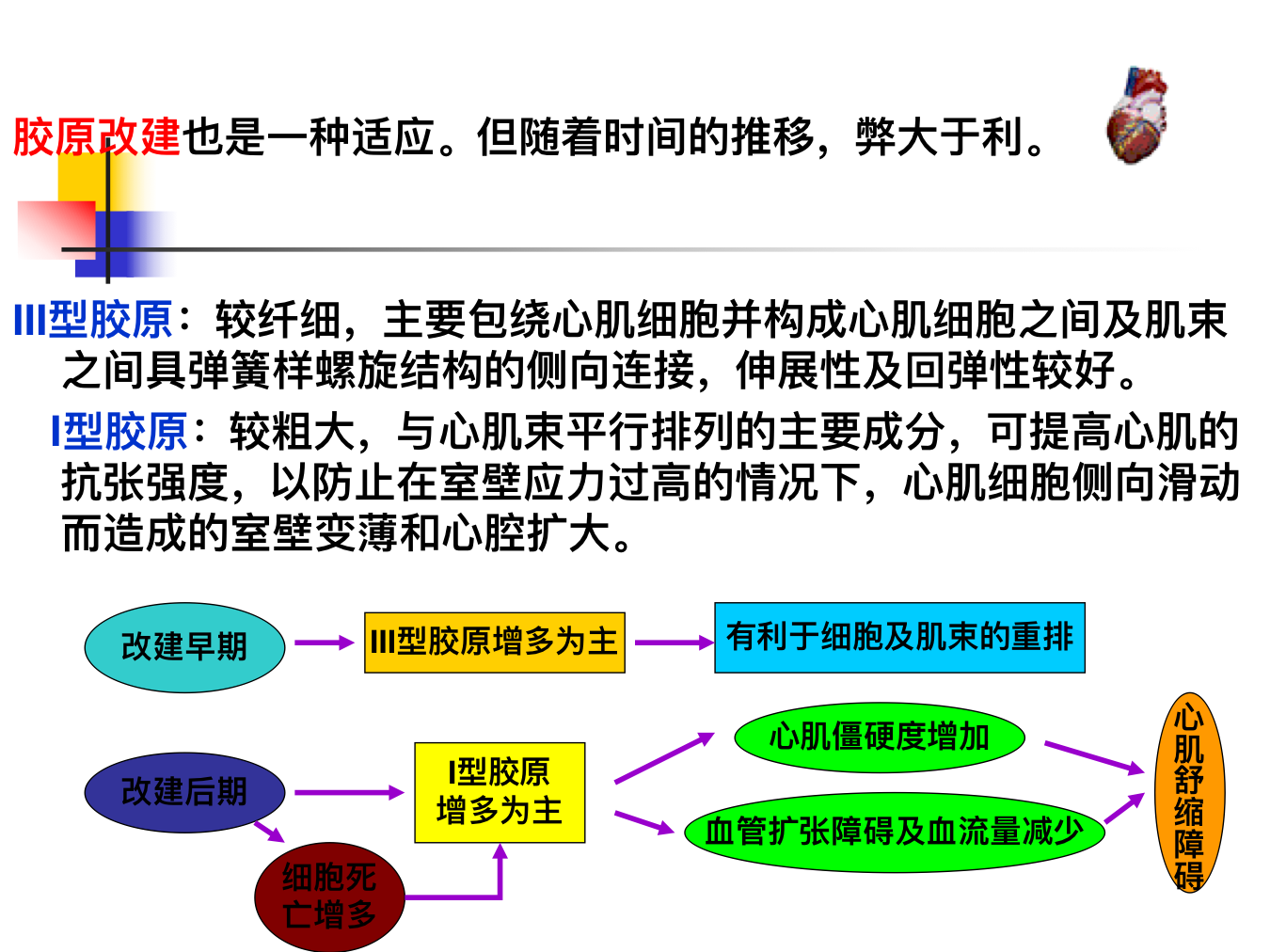
- 细胞外基质(extracellular matrix,ECM)是存在于细胞间隙、肌束之间及血管和神经周围的糖蛋白、蛋白多糖及糖胺聚糖的总称。其中最主要的是纤维状的Ⅰ型和Ⅲ型胶原,它们包绕并连接心肌细胞(肌内膜)和心肌束(肌束膜),并构成心外膜、心内膜及中心纤维环。
心脏以外的代偿