- 细菌感染:细菌由体外通过不同途径进入宿主机体后与机体相互作用导致宿主出现不同程度的病理损伤过程
- 致病菌或病原菌:能导致宿主感染的细菌,称为致病菌或病原菌
- 传染:致病菌从一个宿主传到另一个宿主体内并引起感染的过程称为传染
- 非致病菌或非病原菌:不造成宿主感染的细菌-相对概念
机会致病菌或条件致病菌:正常菌在机体健康或在正常情况下不致病,只是在机体抵抗力低下时才导致疾病,此时将这些微生物称为条件治病菌或机会致病菌。
正常菌群
正常菌群的定义
在人体体表与外界相通的腔道中(口腔,鼻腔,肠道,泌尿生殖道等)存在着不同种类和数量的微生物,当宿主免疫功能正常时,这些微生物对人体无害,有些对人体有益,称为正常微生物群,简称正常菌群
正常菌群第二定义:正常寄居在宿主体内,但人体免疫功能正常时,对人体的无害甚至有利的微生物族群,参与人体微生态的形成,对于维持人体微生态平衡起到正常作用
正常菌群的生理作用
生物拮抗:竞争粘附(占位性保护)作用 /生物屏障的作用,产生有害代谢产物,营养竞争作用
- 营养作用:大肠杆菌-VltK及VltB族;
- 免疫作用
- 抑瘤作用
-
机会致病菌/条件致病菌
定义:某些正常菌群正常时不致病,但是在特定条件下可导致致病,这些菌成为条件致病菌,或在某些特定条件下正常菌群与宿主间的生态平衡失调时,不致病的正常菌群会称为机会致病菌而引起宿主发病
特定致病条件
正常菌群的寄居部位的改变/定位转移
- 宿主免疫力功能低下
-
例子
机会致病菌主要为细菌,其中常见的有G-杆菌的大肠埃希菌、克雷伯菌,假单胞菌以及无芽孢厌氧菌,G+性菌有:葡萄球菌
微生态平衡和失调
相关概念
微生物学:是一门从细胞水平或分子水平上研究微生物、宿主、环境三者之间相互关系的综合学科。包括微生态平衡、微生态失调与微生态调整。
- 医学微生态学:研究人体正常微生物群中微生物之间、微生物与宿主之间以及微生物、宿主与外界环境之间的相互依存、相互制约的关系。研究对象为正常微生物群与机会致病菌。
- 微生态平衡:是指正常微生物群与宿主生态环境在长期进化过程中形成的动态平衡。
微生态失调:是指由于宿主(免疫、营养及代谢)、正常微生物群(种类、数量、位置等)或外界环境(理化和生物)等因素的变化从而打破了正常微生物群与宿主之间的微生态平衡。正常菌群与宿主之间的微生态平衡由生理性组合转变为病理性组合的状态。
微生态失调的诱发因素
长期滥用抗生素
- 正常微生物群的定位转移(寄居部位的改变)
- 宿主免疫防御功能降低
微生物失调的防治原则
- 合理使用抗生素
- 保护微生态环境
- 增强免疫力
细菌的致病性
相关概念
- 致病性或病原性:病原微生物引起机体感染的能力称为致病性
- 毒力:在宿主免疫防御功能一定的情况下,病原微生物致病性的强弱程度
半速致死量(LD50)或半数致死量(ID50):即在一定条件下引起50%实验动物死亡或感染需要的最小微生物或毒素的量,常用来作为量化的传统方法,是衡量病原微生物毒力的指标
影响细菌致病性作用发挥的因素
细菌的毒力:病原菌毒力的物质基础是:侵袭力和毒素,统称为毒力因子
- 侵袭力:致病菌能突破宿主皮肤、黏膜生理屏障等免疫防御系统的能力
- 细菌侵入的数量
- 细菌侵入的途径或部位
-
细菌的毒力
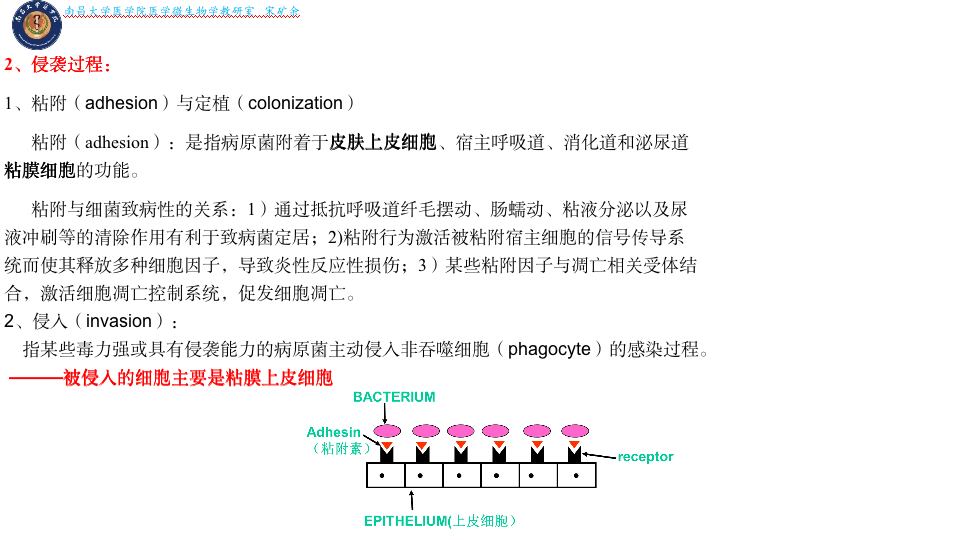
侵袭力(invasiveness):致病菌能突破宿主皮肤、粘膜生理屏障等免疫防御机制,进入机体定居繁殖和扩散的能力。
侵袭过程
菌体的表面结构
粘附素
- 细菌表面与粘附相关的蛋白质。
- 细菌的粘附作用需要2个基本条件,即粘附素(细菌表面与粘附相关的蛋白质)和宿主细胞表面的粘附素受体(靶细胞表面的糖类或糖蛋白)。分为:菌毛粘附素;非菌毛粘附素
- 荚膜、微荚膜
- 细菌生物被膜:是细菌附着在有生命或无生命的材料表面后,由细菌及其所分泌的胞外多聚物(主要是多糖基质、纤维蛋白、脂蛋白)共同组成的呈膜状的细菌群体(community) (BBF,严格上并不是一个结构,而是一个防御机制,胞外多聚物连结)
- 微菌落:单个的细菌之间通过菌体表面黏附性结构物质使细菌细胞粘附形成的单个细菌集落。
- 细菌的生物膜:细菌细胞之间通过以胞外多糖为主要结构基质的相互粘附,形成的以细菌微菌落为基本结构单位(家族)的有序性“社区”结构
- 生物被膜形成的四阶段
- 定居于粘附阶段;
- 发展阶段;
- 成熟阶段;
- 细菌脱落与再植阶段
- 生物被膜形成的四阶段
侵袭性物质
- 侵袭素:由细菌基因编码的与细菌入侵宿主细胞并向周围组织扩散有关的蛋白质。
-
毒素
是细菌在粘附、定植过程中合成并释放的多种对宿主细胞结构和功能有损害作用的毒性物质。
依据毒素产生的来源、性质及作用的不同,分外毒素(exotoxin)及内毒素(endotoxin)
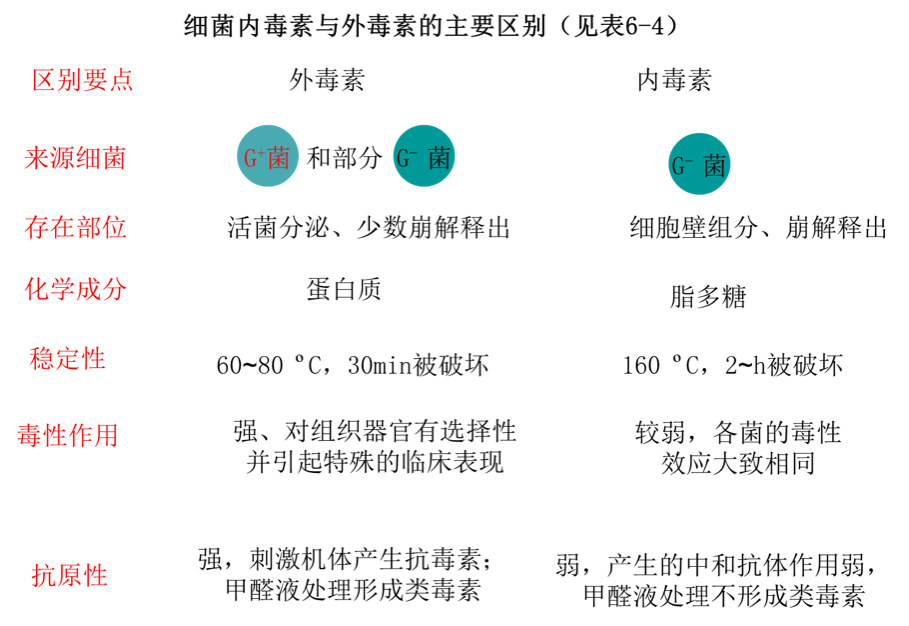
外毒素
产生菌主要是G+及某些G-菌(痢疾志贺菌、鼠疫杆菌、霍乱弧菌、绿脓杆菌); 主要由为质粒、噬菌体等染色体外的基因编码;
- 毒性作用强,具器官特异性,病变特殊;
- 化学性质为蛋白质;不耐热,但肠毒素例外;
- 抗原性强,可制成类毒素(0.3%-0.4%甲醛作用3-4周,脱去毒性(A亚单位活性),仍保留免疫原性(B亚单位结构不变);
- 胞内合成后分泌到胞外(主动过程);毒素由两亚单位(A、B)组成(毒素活性及无毒部分),其中,B亚单位是与细胞膜受体结合的部位
分为神经毒素(neurotoxin) 、细胞毒素(cytotoxin)和肠毒素(enterotopxin) 。
产生菌为G—(螺旋体衣原体立克次体亦有):
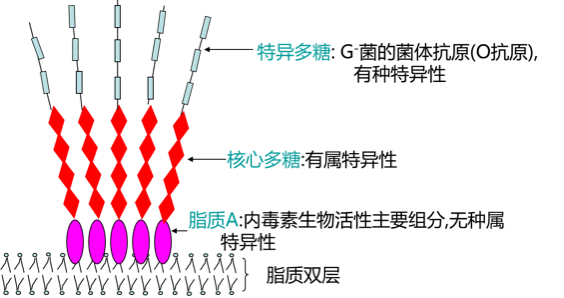
- 化学成分:脂多糖(LPS)组分(脂质A是活性部分);由染色体基因编码;
- 细菌死亡裂解后才释出;
- 耐热,需加热(160℃2~4小时)或强酸、强碱、强氧化剂加温30分钟才灭活;
- 抗原性弱,不能制成类毒素;亦可诱导机体产生抗体,但中和作用弱;
- 毒性作用较弱,且效应相似;
- 内毒素的活性作用
- 发热反应(pyrogenic reaction):微量性(15ng/kg)、即时性、短暂性(4h后消退);机制:LPS(外源性致热源)→刺激巨噬细胞→释放内源性致热源:白细胞介素1、6(IL-1、IL-6)和TNF-α等→作用于下丘脑的体温调节中心→体温升高
- 白细胞反应(reaction of white blood cells):血象白细胞先下降后上升,但伤寒杆菌例外,总体下降。
- 内毒素血症(endotoxemia)与内毒素休克,内毒素休克:G-菌败血症的常见并发症,以末梢循环衰竭(微循环障碍)、低血压和代谢紊乱为特征。机制:LPS作用巨噬细胞、中性粒细胞、补体系统和凝血系统等,诱发释放大量的TNF-α、IL-1、组胺、激肽、前列腺素等血管活性介质→ 使全身小血管舒缩功能紊乱→ 致以微循环障碍和低血压为特征的内毒素休克;
- 弥漫性血管内凝血(DIC)
- Shwartzman现象:内毒素引起DIC的一种特殊表现
- 其他:适量内毒素可增强机体的非特异性免疫作用(刺激B细胞→多克隆抗体;诱生IFN及TNF等)
细菌内毒素和外毒素的主要区别
宿主的抗细菌感染免疫
抗胞外菌感染的免疫
- 胞外菌:指寄居在宿主细胞外的血液、淋巴液和组织液中的细菌。主要引起局部化脓性感染。
- 致病机制有两点:①产生外毒素(exotoxin)和内毒素(endotoxin)等毒性物质;②引起炎症反应。
机体抗胞外菌的机制:
兼性胞内菌:Mycobaterium tuberculosis(结核分枝杆菌), Mycobaterium leprae(麻风分枝杆菌), Bruella布氏杆菌), Salmonella typhi(伤寒沙门氏菌), Legionella pneumophila(肺炎军团菌), Listeria monocytogenes(李斯特菌)
- 专性胞内菌:rickettsia(立克次体), chlamydia(衣原体)
- 致病机制特点:病程缓慢,引起病理性免疫损伤。但病变主要由病理性免疫损伤引起,常有肉芽肿形成并伴有迟发性超敏反应
感染发生和发展
感染的来源
外源性感染
- 病人(patient);
- 带菌者(carrier):健康带菌者如N.meningitidis、C. diphtheriae(白喉棒状杆菌);恢复期带菌者如S. typhi(伤寒沙门氏菌)、shigella;
- 病畜和带菌动物:Y. pestis(鼠疫耶氏菌)、B. anthracis、Brucella(布鲁氏菌)、牛分枝杆菌、S. typhi
内源性感染
多数由正常菌群(normal flora)引起,少数是以潜伏状态存在于体内的致病菌引起,如M.tuberculosis(结核杆菌)
细菌感染的传播途径
- 呼吸道感染(via respiratory tract):肺结核、白喉、百日咳、军团病;
- 消化道感染(via gastrointestinal tract)
- 创伤感染(wound infection) :破伤风等
- 接触感染(contact):淋球菌、梅毒螺旋体等
- 节肢动物叮咬感染:例鼠疫
-
细菌感染的发生场所
社区感染:一般意义上的感染
-
细菌感染的临床类型
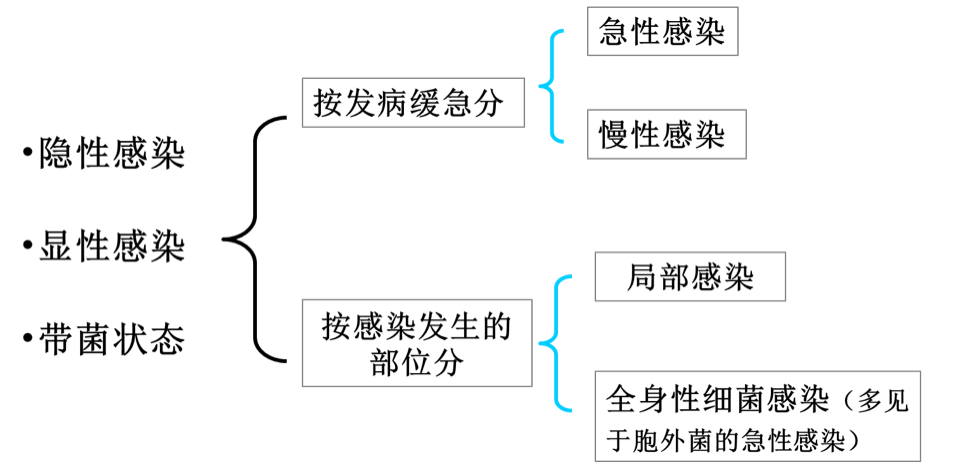
隐性感染;亚临床感染
当机体抗感染的免疫力较强或入侵的病菌数量不多、毒力较弱,感染后机体损害较轻,不出现或出现不明显的临床症状,称为隐性感染。结核、白喉、伤寒患者等常有隐性感染
显性感染
机体的组织细胞受到不同程度的损害,生理功能发生改变,并出现一系列的临床症状或体征称为显性感染。显性感染如果是来自体外的传染性病原菌引起(包括病毒等其他微生物),如果有可能再传给他人,则称为传染病(infectious disease)。
-
显性感染的分类
按病情缓急不同,分为
- 急性感染
- 慢性感染
按感染的部位不同,分为
毒血症(toxemia) :致病菌侵入机体后在局部组织繁殖,细菌不进入血液,而产生的外毒素进入血液循环并损害特定的靶器官,引起独特的毒性症状。(外毒素入血而病菌不入血)
- 菌血症(bacteremia) :病菌入血但不在血中繁殖,例伤寒早期有菌血症
- 败血症(septicemia) :病菌入血并在其中大量繁殖,产生毒性代谢产物,引起严重的全身中毒症状;
- 脓毒血症(pyemia) :指化脓性细菌(pyogenic bacterium or purulent bacterium)在血中繁殖并扩散到其他器官或组织产生新的化脓性病灶;
- 内毒素血症(endotoxemia) :革兰氏阴性菌(gram-stain negative)入血繁殖并释放内毒素(也可由病灶内大量G-菌死亡后释放的内毒素入血所致)
带菌状态:病菌在隐性或显性感染后并未立即消失,而是在体内存在一段时间,与人体的免疫力处于相对平衡状态,并间歇排菌。如伤寒、白喉等
医院感染的定义及基本特点
概述
医院感染(hospital infection)的定义:又称医院内感染(nosocomial infection)或医院内获得性感染,系指包括医院内各类人群在医院内所获得的感染。
- 医院内感染的特点:
- 感染发生地点必须在医院内。感染发生的时间界限指患者在医院期间和出院后不久发生的感染,不包括入院前已经发生或处于潜伏期的感染;但如患者入院时已经发生的感染直接与前次住院有关,也称为医院感染。
- 明确规定感染对象为一切在医院医院内活动的人群,但主要是住院患者;
- 感染的来源以内源性感染为主,外源性感染少见;
- 传播途径和方式以密切接触为主;
- 分离的病原菌主要是机会性致病菌,毒力弱,且多为耐药菌株
引起医院感染的原因
- 交叉感染:引起医院感染的常见原因
- 交叉感染的原因:①患传染病患者者→传给同病室的;②不同传染病收住同一病区;③同一病室收治同一种传染病,但感染的病原体型别不同;④传染病误诊,收住同一病房;⑤传染病误诊为非传染病;⑥住院患者或医务人员是病原体携带者
- 药物治疗:抗菌药物滥用→菌群失调;放化疗药物、激素及免疫抑制剂→降低免疫功能
- 侵入性检查与治疗
- 管理不当
易造成医院感染的危险因素
- 易感对象
- 年龄因素
- 基础疾病
诊疗技术及侵入性检查与治疗:
- 诊疗技术(technique of diagnosis and reatment):二类技术易诱发医院感染
- 器官移植(organ graft):医院感染是该类患者的最常见并发症。造成手术失败,患者死亡的主要原因。
- 血液透析和腹膜透析(blood dialysis):尿毒症,肾功能不全。
- 侵入性(介入性)检查与治疗(invasive examination and treatment)
- 损害免疫系统的因素:放射治疗、化学治疗、激素的应用
- 其他危险因素:抗生素的使用不当等
- 医院感染的预防和控制
- 控制医院感染的危险因素是预防和控制医院内感染最有效的措施,关键措施如下
- 消毒灭菌;
- 隔离预防;
- 合理使用抗菌药物
- 控制医院感染的危险因素是预防和控制医院内感染最有效的措施,关键措施如下
**
- 合理使用抗菌药物:reasonal administration of antibiotics.
- 抗菌药物使用不当是造成医院感染的重要原因,合理使用抗菌药物是降低医院感染率的有效手段。
抗生素使用的原则
- 有效控制感染,争取最佳疗效;
- 预防和减少抗生素的毒副作用;
- 注意剂量、疗程和给药方法,避免产生耐药菌株;
- 密切注意患者体内的正常菌群失调;
- 根据药敏试验结果选用抗生素,严格选药和给药途径,防止浪费