概述
是一大群必须在无氧或低氧环境下才能生长和繁殖的细菌。依据能否形成芽孢分为两类:
- G+有芽胞的厌氧芽胞梭菌:引起外源性感染
- 对热、干燥和消毒剂的抵抗力强,产生外毒素;
- 除产气荚膜梭菌等,均有周身鞭毛、无荚膜;
- 治疗包括特异性治疗和非特异性治疗;
- 无芽胞的G+及G—球菌与杆菌
- 正常菌群;条件致病性的内源性感染
- 治疗以抗生素治疗为主
厌氧芽孢梭菌
主要特点
- G+,严格厌氧( Obligate (strict) anaerobes );能形成芽胞的大杆菌;产生强烈的外毒素;
- 有芽胞,且直径一般比菌体粗→菌体膨胀成梭状(产气荚膜梭菌的芽孢不大于菌体);对氧、热、干燥和常用消毒剂有强大抵抗力;均有周身鞭毛(产气荚膜梭菌例外);无荚膜(产气荚膜梭菌例外);
- 产生多种外毒素和侵袭性酶。
所致疾病:破伤风、肌坏死或气性坏疽、肉毒中毒以及皮肤、软组织感染;抗生素相关的腹泻和结肠炎;
厌氧芽孢梭菌致严重疾病的主要原因
都有芽孢,具有在不利环境下生存的能力;
- 在营养丰富、无氧环境下可以快速增殖;
-
破伤风梭菌
C.tetani
-
生物学性状
菌体细长,有周身鞭毛,有芽孢;无荚膜; G+;
- 芽胞正圆形,比菌体粗,位于菌体顶端→呈鼓槌状(drumstick)—镜下典型形态特征
- 培养特性
- 营养要求不高
- 普通平板:1mm以上不规则、中心紧密、周边疏松、似羽毛状的菌落;
- 血平板:可见β溶血环
- 芽胞抵抗力强(耐煮沸1小时),繁殖体抵抗力弱;
- 对数生长期后(稳定期)开始产生外毒素
-
致病性
致病物质
破伤风溶血毒素:对氧敏感的溶血素;还可引起局部组织坏死和心肌损害,并不是引起破伤风的致病物质
- 破伤风痉挛毒素(Tetanospasmin):质粒编码(非接合质粒,质粒往往不转移)、对热敏感
破伤风痉挛毒素的特点
致病条件
- 伤口的厌氧微环境: 1.窄而深的伤口(如刺伤),创口闭合或伤口内缺氧;2.大面积创伤、烧伤、坏死组织多;3.局部组织缺血缺氧;4.有泥土或异物污染,同时有需氧菌或兼性厌氧菌混合感染,均易造成厌氧环境,使局部Eh由150mV降至50mV以下,有利于破伤风梭菌繁殖。
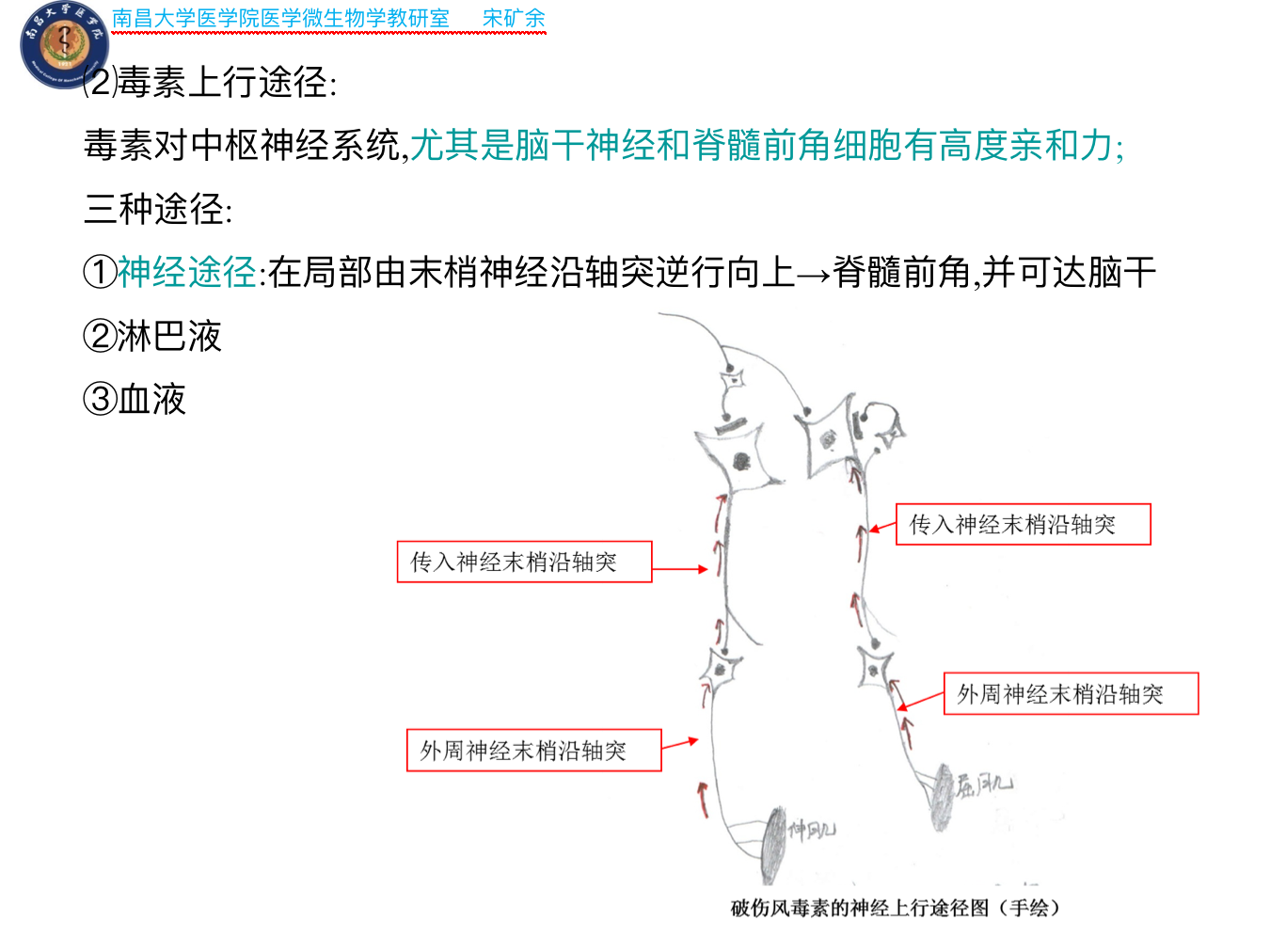
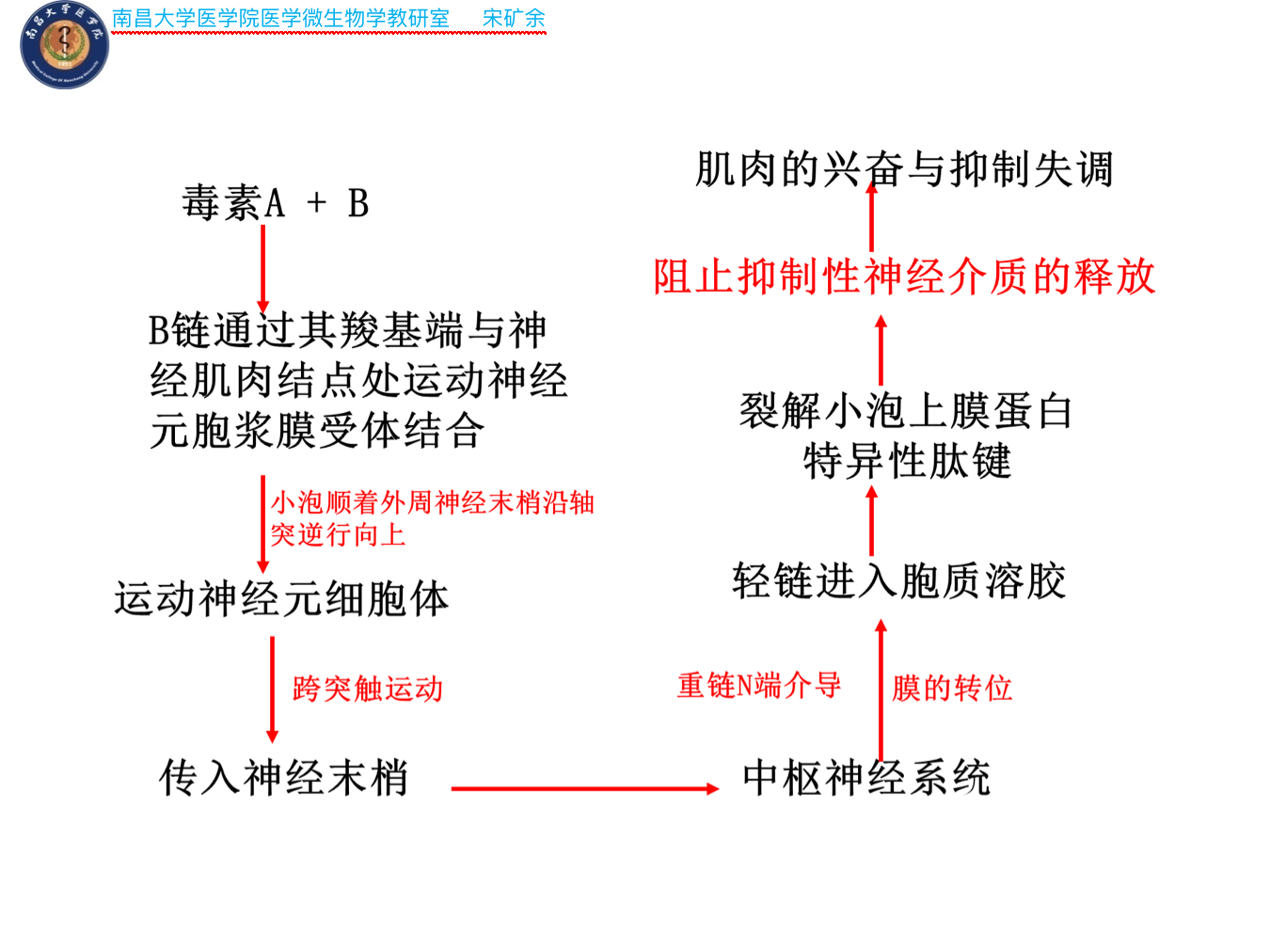
- 破伤风筋挛毒素作用机制:大致归纳为以下4个阶段
- 与神经系统的结合
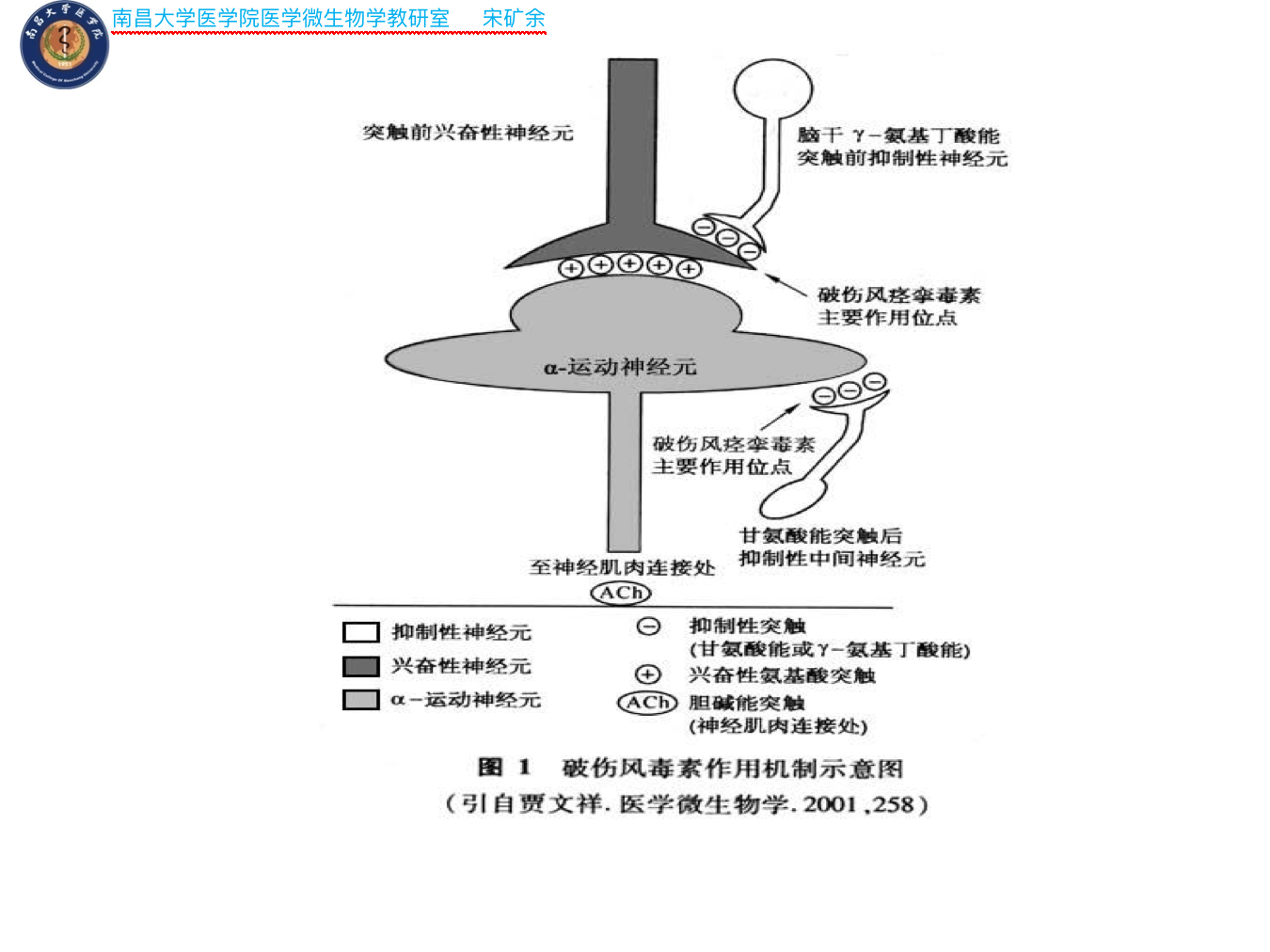
- 毒素对脑干神经细胞和脊髓前角神经细胞有高度亲和力,结合非常牢固,一旦结合,抗毒素便不能中和毒素。
- 毒素重链识别神经肌肉结点处运动神经元上的受体(神经节苷脂)并与之结合,受体介导并促使毒素进入细胞内形成突触小泡。
- 内在化作用
- 小泡从外周神经末稍沿神经轴突逆行向上,到达运动神经元胞体,并通过跨突触运动进入传入神经末稍,最终进入中枢神经系统。
- 膜的转位
- 通过重链N端的介导产生膜的转位,使轻链进入胞质溶胶。
- 胞质溶胶中作用靶的改变
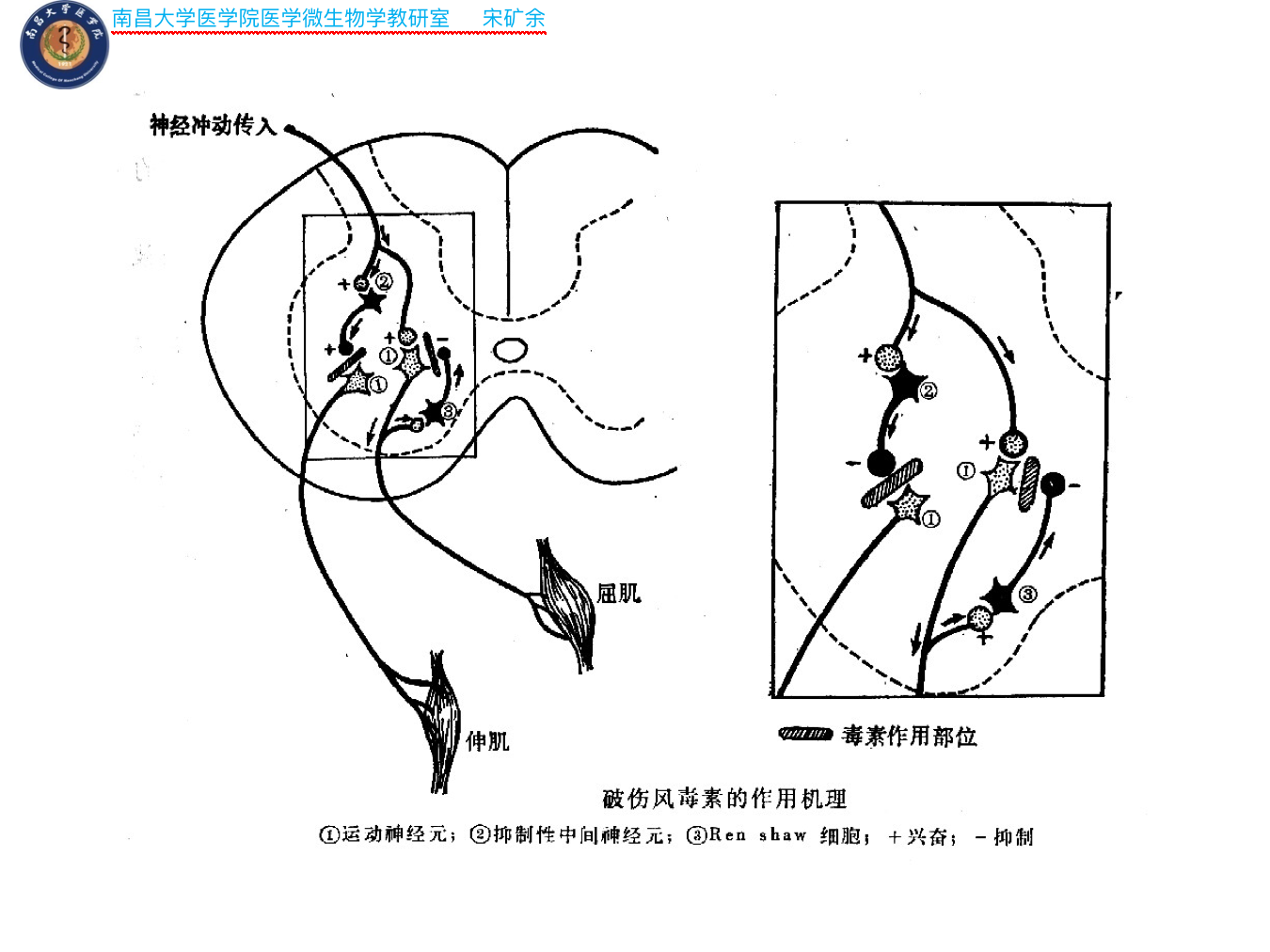
- 轻链发挥毒性作用,阻止抑制性神经介质甘氨酸和γ-氨基丁酸的释放,使肌肉活动的兴奋与抑制失调,造成强直性痉挛。
- 与神经系统的结合
所致疾病
- 破伤风:死亡率30~50%
- 潜伏期:几天~几周,平均7~8天,多数在外伤后3周内发病
- 典型的症状:牙关紧闭;苦笑面容;角弓反张
- 其它:自主神经功能紊乱→心律不齐、血压波动、大量出汗和脱水
- 新生儿破伤风:潜伏期一般为4~7天,故称 “七日风”,又称“脐风”或“锁口风”由脐带感染引起;死亡率3%~88%
免疫性
- 破伤风免疫属外毒素免疫,主要是抗毒素发挥中和作用。
- 一般病后不会获得牢固免疫力。
- 获得有效抗毒素的途径是人工免疫。
微生物学检查
- 一般不进行微生物学检查
防治原则
- 正确处理创口及清创扩创,消除厌氧微环境:3%的过氧化氢或1:4000的高锰酸钾溶液冲洗伤口;
- 特异性治疗:
- 主动免疫:注射类毒素;注射白百破三联菌苗(DPT)免疫3~6个月儿童 ;
- 程序:出生后第3、4、5月连续免疫3次,2岁、7岁各加强1次 →基础免疫;
- 被动免疫:未经过基础免疫者或有严重污染创伤者:静脉点滴人抗破伤风免疫球蛋白(TIG)3000~10 000IU或破伤风抗毒素(TAT)2万~5万IU紧急预防 ;
- 非特异性治疗:⑴抗菌治疗,大剂量的青霉素、甲硝唑或四环素、红霉素;⑵镇静解痉药的使用:控制痉挛;缓解疼痛;保持呼吸道畅通;注意水和电解质平衡
产气荚膜梭菌
C.perfringens
广泛存在于土壤、人和动物肠道中;是引起人类严重创伤感染(气性坏疽)的重要病原菌
生物学性状
形态与染色
两端几乎平切或略微钝园的革兰氏阳性粗大杆菌;芽胞呈卵圆形,位于次极端,比菌体小;只有在无糖培养基中才形成芽胞;有荚膜;无鞭毛(但在培养基中能快速扩散生长);
培养特性
最适温度45℃;繁殖周期短(8min);
- 在血琼脂平板上有双层溶血环:内环完全溶血,由θ毒素引起;外环不完全溶血,由α毒素所致;
在蛋黄琼脂平板上:菌落周围出现乳白色混浊圈,是由于细菌产生的α毒素(卵磷脂酶)分解蛋黄中的卵磷脂所致。若在培养基中加入α毒素的抗血清,则不出现混浊,这一现象称为Nagler反应;
生化反应
代谢活跃,分解多种糖类, ⊕;能液化明胶,产生H2S;在疱肉培养基中可分解肉渣中的糖类而产生大量气体;
- 汹涌发酵
- 在牛乳培养基中能分解乳糖产酸,使牛奶中的酪蛋白凝固,同时产生大量气体(H2与CO2),将凝固的酪蛋白冲成蜂窝状,将液面上的凡士林层向上摧挤,甚至冲开管口棉塞,气势凶猛,称为汹涌发酵。为本菌的特点。
- 分型
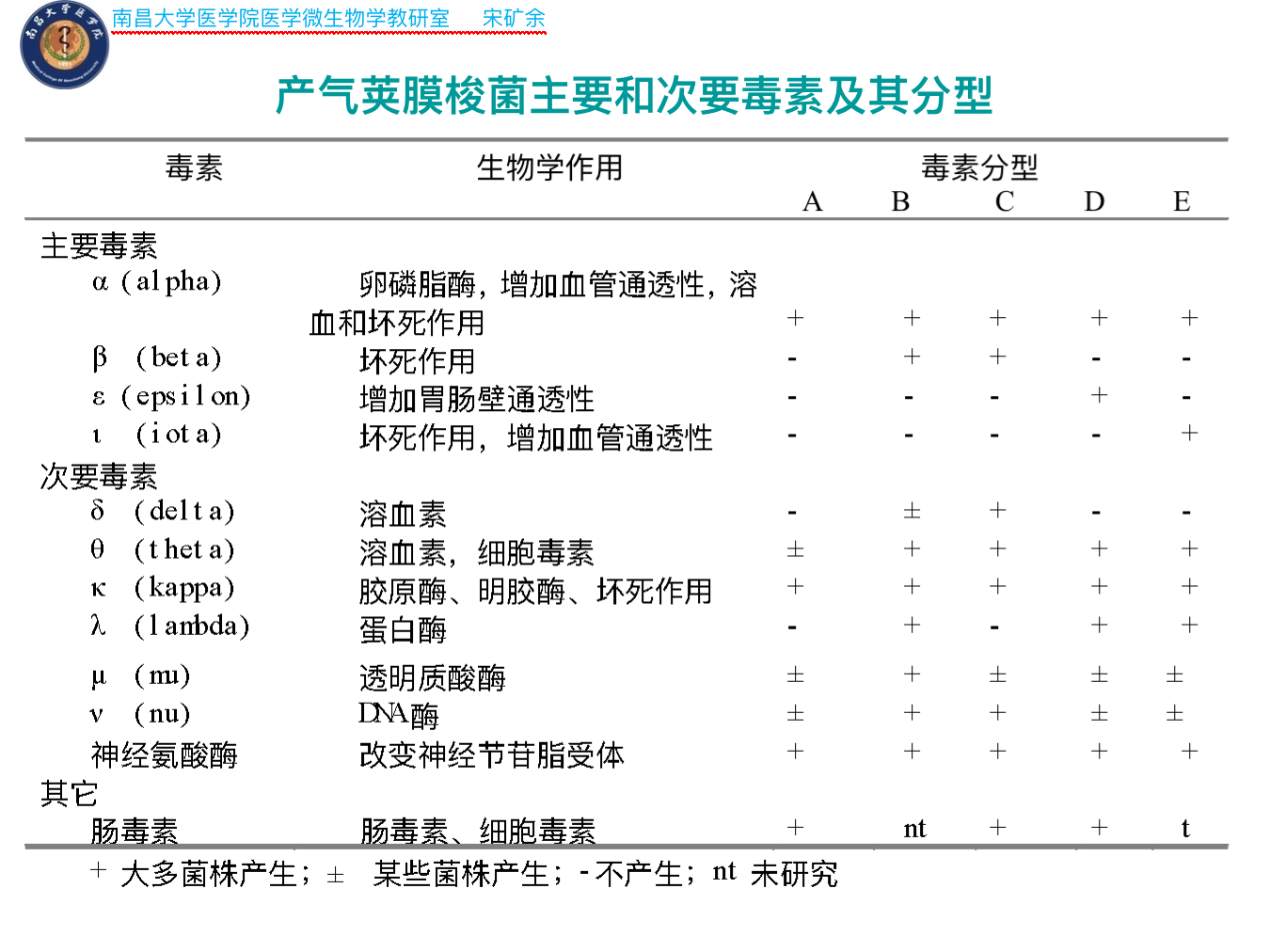
- 根据所产生的4种主要毒素:α、β、ε、ι将产气荚膜梭菌分为A、B、C、D、E 5个毒素型——对人致病的主要为A型
所致疾病
- 软组织感染:蜂窝织炎、筋膜炎或化脓性肌炎、肌坏死或气性坏疽
- 气性坏疽:气性坏疽潜伏期短,一般仅为8~48小时,病菌通过产生多种毒素和侵袭性酶,破坏组织细胞,发酵肌肉和组织中的糖类,产生大量气体,造成气肿;同时血管通透性增加,水分渗出,局部水肿,进而挤压软组织和血管,影响血液供应,造成组织坏死。严重病例表现为组织胀痛剧烈,水气夹杂,触摸有捻发感,最后产生大量组织坏死,并有恶臭。病菌产生的毒素和组织坏死的毒性产物被吸收入血,引起毒血症、休克
- 食物中毒:①潜伏期短,为8~24小时;②典型临床症状包括:腹绞痛、腹胀、水样腹泻;一般不发热、无恶心和呕吐。1~2天后自愈。③临床过程持续24~48小时。机制类似于霍乱肠毒素
- 坏死性肠炎:发病急,临床表现主要有:严重腹痛、腹泻、便血;小肠溃疡和肠壁穿孔,可致腹膜炎和休克;可并发周围循环衰竭、肠梗阻,病死率达50%
- 败血症
微生物学检查
- 直接涂片镜检 :极有价值的快速诊断法
深部创口取材涂片的典型特点
伤口的及时处理,破坏厌氧环境;
- 局部组织尽早行外科清创、扩创手术:切除感染和坏死组织,必要时截肢以防止病变扩散;
- 抗生素治疗:大剂量青霉素等抗生素杀灭病原菌和杂菌
- 气性坏疽多价抗毒素治疗以及高压氧舱法
肉毒梭菌
生物学性状
- G+ 粗短杆菌;芽胞呈椭圆形,位于次极端;比菌体粗,使细菌呈汤勺状或网球拍状;
- 有鞭毛、无荚膜;严格厌氧
分泌肉毒毒素,不耐热(60~100℃10分钟可灭活;煮沸100℃1min即破坏),但对胃蛋白酶的消化具有抵抗作用
致病性
肉毒毒素(神经毒素)
与破伤风外毒素的相同点:
- 先合成150kDa的前体蛋白(A-B毒素),经酶降解后裂解成A链和B链构成的有锌内肽酶活性的肉毒毒素;
- 患者功能的恢复需要神经末销的再生;
- 疾病恢复后不会产生保护性抗体,患者可重复感染
与破伤风外毒素的不同点:
食源性肉毒中毒:胃肠道症状少见,表现为运动神经末梢麻痹,以迟缓性瘫痪为主
- ①潜伏期:1~3天;②症状:食用污染肉毒毒素的食物后,患者先出现虚落和眩晕,进而出现复视、斜视、眼睑下垂、瞳孔固定放大等眼肌麻痹症状;以及吞咽、咀嚼困难,口干、口齿不清等咽部肌肉麻痹症状;便秘和腹痛;无发热;→进一步发展为松弛性瘫痪:双侧肌肉进行性虚落;进而累及呼吸肌(膈肌)麻痹、呼吸困难→死亡 ③患者神志始终清楚;④积极治疗无法阻断疾病的进一步发展。
- 婴儿肉毒中毒:1岁以下尤其是6个月以内的婴儿;早期表现为便秘,吮吸、啼哭无力,可发展为迟缓性麻痹;死亡率低(1%~2%)
- 创伤感染中毒/伤口肉毒感染
-
微生物学检查
食物、患者血清、粪便或胃液中肉毒毒素活性检测
-
防治原则
治疗措施:
- 合适的通气支持;
- 采用胃肠道灌洗术和甲硝唑或青霉素治疗→清除肠道中的病原体;
- 采用针对A、B和E的三价肉毒素抗血清中和循环中的毒素
- 预防:加强食品卫生管理和监督;80~90℃加热食品20min破坏毒素